Hablemos del cuidado de las personas adultas mayores. Recomendaciones facilitar la fase de adaptación de la persona adulta mayor a una residencia.
Por: Karin Salazar Castillo
En la entrega anterior hablamos del proceso para encontrar una residencia para personas adultas mayores, cerramos diciendo que llevar el cuidado en el domicilio o en una institución pública o privada, es una decisión derivada de un profundo análisis de las necesidades que se presenten en cada caso.
Y es que cada situación es única como lo es cada familia. En muchos casos, el cuidado dentro de casa será una buena opción; y para ello hay una gran cantidad de profesionales que pueden acompañar a la persona cuidadora y a su ser querido. En otros casos, por motivos de salud o debido al contexto familiar, puede que una residencia sea la mejor alternativa, sin duda, una búsqueda exhaustiva y a conciencia siempre llevará a una buena elección.
Una vez que se ha tomado la decisión de proporcionar el cuidado en una institución geriátrica, se debe estar muy seguro de que sea un centro con personal calificado y profesional, para asegurar los mejores cuidados y atención posible.
A muchas de las personas adultas mayores les afecta el cambio tan grande que es tener que dejar su hogar y adaptarse a la vida en una residencia donde pierden una buena parte de su privacidad y rutinas, ya que pueden sentirse solas.
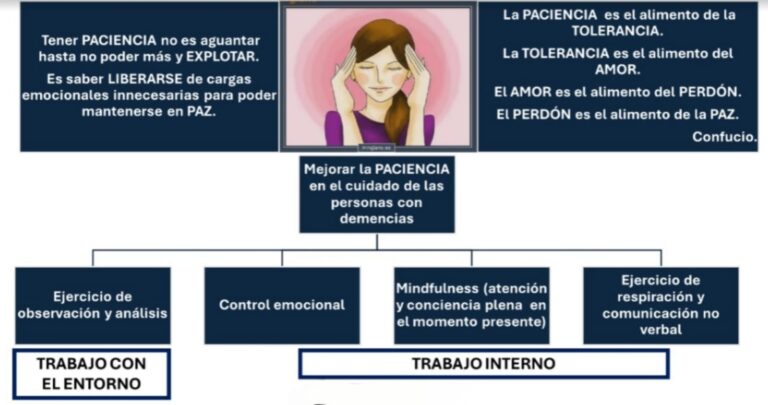
Este proceso requiere paciencia, cariño y confianza.
Aquí dejamos algunas recomendaciones para la familia durante la adaptación de la persona adulta mayor a una residencia.
Consejos para la persona cuidadora familiar:
Reflexionar: que usted no causó la condición de su ser querido. El deterioro por la edad es inevitable.
Entender: que si bien como cuidador/a puede ayudar mucho, nunca puede tener el control total del cuidado de la persona adulta mayor.
Comprender: que si la persona adulta mayor fue admitida en una residencia, es porque requiere atención
constante; y constituye un entorno adecuado para ella.
Pensar: en acudir a cada visita con pequeñas cosas para alegrarle el día a la persona residente, pero luego continuar con la propia vida.
Reconocer: que como cuidador/a familiar, se está en una difícil situación, con mucha responsabilidad, que se enfrentan grandes decisiones, mucha presión y sentimientos encontrados.
Ser paciente: es cuestión de tiempo para que todas las personas involucradas estén adaptadas, se asimilen las nuevas rutinas, e incluso surjan nuevas relaciones de afecto y amistad.
Algunas estrategias para facilitar el proceso de adaptación a una residencia:
Comunicación compasiva: Hablar con la persona mayor sobre la mudanza a una residencia de manera respetuosa y compasiva. Escuchar sus preocupaciones y miedos, y bríndales apoyo emocional durante este cambio.
Visita previa a la residencia: Si es posible, realizar una visita previa con la persona adulta mayor. Explorar las instalaciones juntos, presentarle al personal y permitir que se familiarice con el entorno.
Crear un espacio acogedor: Ayudar a personalizar la habitación con objetos personales y familiares. Esto puede hacer que la persona se sienta más cómoda y en casa.
Participar en actividades: Animar a la persona a participar en actividades sociales y recreativas dentro de la residencia. Esto puede ayudarles a conocer a otras personas residentes y a integrarse en la comunidad del lugar.
Conocer al personal: Ayudar a la persona a conocer al personal de la residencia y a establecer una relación de confianza con ellos. Esto puede generar una sensación de seguridad y bienestar.
Mantener la rutina: En la medida de lo posible, tratar de mantener ciertas rutinas y actividades que la persona tenía antes de la mudanza. La consistencia puede proporcionarles una sensación de estabilidad.
Involucrar a la familia: La presencia y el apoyo de la familia son vitales durante este proceso. Realizar visitas regulares y pasar tiempo con la persona en la residencia ayuda a mantener un vínculo cercano. También es recomendable efectuar visitas cuando la persona residente esté realizando alguna actividad recreativa o cultural, sin que se dé cuenta. Así, podrá ver objetivamente cómo se desenvuelve realmente.
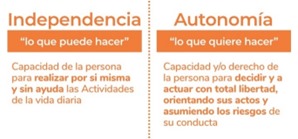
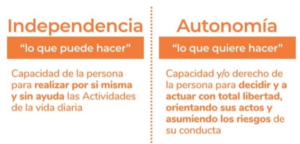
Fomentar la independencia: Incentivar a la persona a realizar tareas y actividades que sean adecuadas para su nivel de autonomía. La sensación de tener cierto control sobre su vida puede mejorar la adaptación.
Comunicación con el personal de la residencia: Mantener una comunicación abierta y constructiva con el personal para conocer el progreso de la adaptación de la persona mayor y para asegurarse de que sus necesidades estén siendo satisfechas.
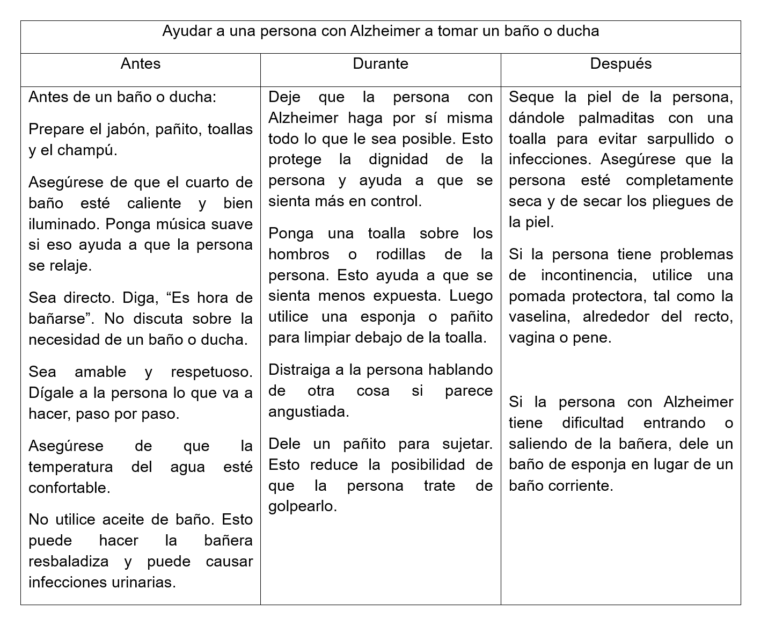
Si la persona adulta mayor padece Alzheimer/otras demencias, se deberá tener en cuenta que a medida que avance la enfermedad, sus necesidades aumentarán, y eventualmente va a requerir de ayuda para alimentarse, bañarse y vestirse, así como atención en momentos y horarios poco usuales. Nuevamente, habrá que valorar si dentro del hogar podrán cubrirse estas necesidades o sería mejor ingresarle a una
residencia, verificando que vivirá en un lugar seguro y cómodo, en donde puede disponer de la atención que requiere. Si esta fuera la decisión, entonces la persona cuidadora familiar, debe enfocar toda su energía en crear nuevas y mejores ideas para compartir tiempo de calidad dentro del entorno de la residencia, haciéndole saber que seguirá siendo parte de su mundo y que sigue siendo importante para la
familia.
Cerramos recordando que cada persona es única, por lo que es esencial adaptar las estrategias a sus preferencias y necesidades específicas. La empatía y la paciencia son fundamentales durante este período de cambio para ayudar a la persona adulta mayor a sentirse más cómoda y apoyada en su nueva vida en la residencia.
Correo para comentarios y sugerencias: cuidadospam25@gmail.com
Referencias:
https://portalgeriatrico.com.ar/cuidador-familiar-recomendaciones-para-adaptacion-geriatrico/
Un vínculo de afecto para siempre – la esencia de la familia