Hablemos del cuidado de las personas adultas mayores. Formación de personas cuidadoras.
Karin Salazar Castillo
Ser una persona cuidadora es una función que implica dedicar tiempo, atención y
sobre todo, afecto a una persona que necesita ayuda para realizar sus actividades
de la vida diaria. Puede ser un familiar, amigo, profesional o cualquier persona
voluntaria que asume la responsabilidad de atender las necesidades físicas,
emocionales y sociales de otra persona.
No existe un perfil único para las personas cuidadoras, ya que depende de las
características y circunstancias de cada caso. Sin embargo, se pueden identificar
algunos factores que influyen en la decisión de asumir este rol, como el grado de
parentesco, el vínculo afectivo, la disponibilidad, la capacidad y la motivación.
Las personas cuidadoras desarrollan un papel fundamental en la mejora de la
calidad de vida de quienes necesitan ayuda, al realizar diversas funciones como
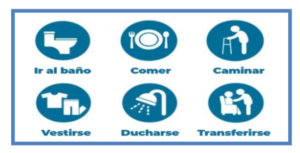
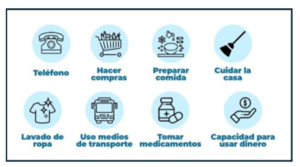
asistir en las actividades básicas e instrumentales de la vida diaria, proporcionar
apoyo emocional y social, facilitar la comunicación y la participación, prevenir
complicaciones y promover la autonomía.
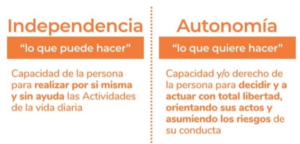
El brindar el servicio de cuidados a personas adultas mayores,
independientemente de su grado de dependencia, no sólo requiere paciencia, se
necesitan conocimientos, técnicas y métodos que ayuden a la persona cuidadora
a motivar a quien cuida, a que se incorpore al día a día y tratar de adaptar su
entorno para que pueda disfrutar de una vida plena, independiente y autónoma,
con salud, seguridad, integración y participación en las esferas económica, social,
cultural y política de su entorno. Entendiendo esto, para cuidar bien hay que
formarse en el cuidado, hacerlo tiene muchas ventajas: permite aprender y
practicar lo que se necesita para cuidar bien y con confianza a las personas que
dependen de uno; facilita estar al día y adaptarse a las novedades y demandas del
sector; y abre las puertas a una formación permanente y específica, mejorando
capacidades y ofreciendo nuevas posibilidades de crecimiento profesional.
Es posible acceder a formación en línea a través de internet en páginas como
Supercuidadores 1 ; Refréscame la memoria 2 o en la página del ISSSTE 3 . En
nuestro entorno, hay varias opciones de capacitación, una de ellas la da el
Instituto para la atención de las y los adultos mayores del estado de Hidalgo, el
IMSS, y otras pueden encontrarse en el sector privado, a través de fundaciones,
universidades y en lugares como la Parroquia Basílica de Santa María de
Guadalupe, la tradicional “Villita”, donde se imparten “cursos y talleres de todo y
para todos” y en este mes inician Acompañamiento a cuidadores y Cuidado del
adulto mayor.
Estimada persona cuidadora, te sugiero acercarte y pedir informes, ya que el
conocimiento da tranquilidad en el cuidado, disminuye el estrés y promueve el
autocuidado de la persona cuidadora. No olvidar que una persona cuidadora de
calidad, necesariamente se cuida a sí misma, incluyendo sus relaciones sociales
que se convierten en redes de apoyo cuando las necesite.
Infórmate, capacítate y brinda un cuidado de calidad con tranquilidad.
Correo para comentarios y sugerencias: cuidadospam25@gmail.com
Referencias:
https://cuidadores.unir.net/informacion/cuidador/4302-que-es-ser-un-cuidador
1 https://cuidadores.unir.net/
2 https://refrescamelamemoria.com/
3 https://www.issste.gob.mx/cursocuidadores/index_ant.html