Por: Karin Salazar Castillo
En diversos artículos hemos hablado de que envejecer es un proceso natural por el que todas las personas debemos transitar ya que forma parte del proceso de vida.
Todos necesitamos cuidados en alguna etapa de nuestras vidas. Los recién nacidos necesitan cuidados exclusivos. Quienes sufren una enfermedad temporal o un accidente necesitan de alguien que los asista provisionalmente, y con la llegada de la vejez como una etapa más de este proceso, en la que se producen diversos cambios físicos, psicológicos y sociales, aunque en grado y momento diferente para cada persona, lo que lleva a brindar cuidados diferenciados de acuerdo a las necesidades de cada caso. ¿Y quienes son las personas más comúnmente designadas para hacerse cargo de esos cuidados? Las
mujeres.

Aquí cabe decir que al hablar de mujeres, nos referimos a las mujeres de la familia, ya que ésta es una institución que ha sido y sigue siendo la principal fuente de servicios de cuidados. Así, estas “mujeres de la familia ya sean esposas, hijas, nueras, tías o sobrinas, derivado del paradigma de que su rol social corresponde a la esfera doméstica, se convierten en cuidadoras no profesionales de personas adultas mayores, lo hacen sin ninguna ayuda económica ni capacitación previa. Un factor que propicia esta desigualdad es el hecho de que históricamente ha existido la noción de que el cuidado de personas requiere de habilidades que son innatas a las mujeres y se les ha cargado esa responsabilidad dentro de sus familias y comunidades, lo cual las coloca en situaciones de desventaja: no se les paga ni se les permite insertarse en el trabajo remunerado, además de que no tienen protección social.” (1) Asimismo, al asumir el rol de cuidadoras, muchas mujeres deben disminuir o inclusive abandonar sus puestos laborales, afectando su independencia, su crecimiento laboral y su autonomía financiera.
Por eso en esta entrega, y teniendo como marco del Día de las y los Cuidadores de Personas Dependientes (2 de marzo) y del Día Internacional de la Mujer (8 de marzo) retomamos algunos datos importantes que reflejan la desigualdad en el cuidado : A nivel nacional, de acuerdo con Encuesta Nacional para el Sistema de Cuidados (ENASIC) 2022, de la población de 15 años y más que brinda el servicio de cuidados, el 75.1% son mujeres respecto del 24.9% de hombres. De este mismo rango de edad y que realizan la funcion de cuidadores principales, el 86.9% (19.5 millones de personas) son mujeres, en tanto el 13.1% (3 millones de personas) son hombres.
Para disminuir esta brecha, una comunicación adecuada en el entorno familiar constituye el factor más importante, permite que el cuidado se realice como una actividad en cooperación con los varones de la familia (esposo, hijos, padres, hermanos), para fomentar la igualdad de género en el cuidado, donde sea mayor su participación.
El brindar el servicio de cuidados a personas adultas mayores, independientemente de su grado de dependencia, no sólo requiere paciencia, se necesitan conocimientos, técnicas y métodos que ayuden a la persona cuidadora a motivar, a incorporarse al día a día y tratar de adaptar su entorno para que puedan disfrutar de una vida plena, independiente y autónoma, con salud, seguridad, integración y participación en las esferas económica, social, cultural y política de su entorno. Entendiendo esto, para cuidar bien hay que formarse, y aquí reitero que la información y el conocimiento dan tranquilidad en el cuidado, disminuyen el estrés y promueve el autocuidado de la persona cuidadora.
Para finalizar comparto el Decálogo de supercuidadores para cuidar a personas mayoreso dependientes:

Correo para comentarios y sugerencias: cuidadospam25@gmail.com
Referencias:
https://animalpolitico.com/analisis/organizaciones/verdad-justicia-y-reparacion/hablemos-del-cuidado-de-las-personas-adultas-mayores (1)
https://blogs.iadb.org/igualdad/es/cuidar-a-otros-cosa-de-mujeres/https://www.inegi.org.mx/app/saladeprensa/noticia/3290
https://cuidadores.unir.net/informacion/actualidad/3346-decalogo-de-supercuidadores-para-cuidar-a-personas-mayores-o-dependientes
Karin Salazar Castillo
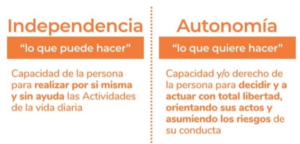
La independencia es la capacidad de actuar, hacer y elegir sin intervención o tutela ajena y aplica tanto a personas como a instituciones formales, como el Estado. Con ella, se ejerce la libertad, ya que se actúa por cuenta propia, pero también implica tomar decisiones y asumir la responsabilidad de sus consecuencias. Tradicionalmente, se alcanza al dejar atrás la niñez y la adolescencia; con el paso del tiempo, disminuye, ya que es posible que necesitemos asistencia para llevar a cabo las actividades diarias debido a cambios en la movilidad, la capacidad y la salud.
Para muchas personas adultas mayores, perder su capacidad de independencia es un desafío y puede causar frustración y depresión. En estos casos, la independencia implica un equilibrio entre aceptar ayuda y recibir apoyo para realizar actividades de manera autónoma, siendo fundamental mantener una comunicación fluida entre la persona mayor y las personas que le cuidan, para garantizar este equilibrio.
La independencia tiene diversos matices y es siempre importante analizarla en conjunto con la autonomía, que en esencia implica no sólo el hecho de hacer si no también de estar consciente de los actos, de la conducta y de los riesgos.
Fomentar la independencia en la vejez ofrece beneficios significativos para las personas adultas mayores. No sólo contribuye a mejorar su salud física y mental, sino también fortalece su confianza y autoestima, y enriquece su sentido de propósito y calidad de vida. Además, les brinda la oportunidad de sentirse útiles, lo cual es especialmente importante si les preocupa convertirse en una carga para sus seres queridos.

Es importante para los cuidadores saber, no sólo que existen herramientas para medir el grado de independencia de una persona mayor, sino también conocer cómo hacerlo. El conocimiento del grado de independencia se obtiene de conocer de cada paciente el estado de cada uno de estos elementos de su vida: Autonomía, Capacidades Cognitivas, Relación Social, Dieta (o nutrición), Desorientación y Caídas.
Aprender cuál es el nivel adecuado de atención para sus seres queridos es sencillo con la orientación adecuada. Existen herramientas orientadas a determina el grado de independencia de las personas.
Para ello, distinguimos entre dos grupos de actividades:
Las actividades de la vida diaria (AVD) de las personas adultas mayores. Son tareas básicas que una persona debe poder realizar por sí sola para vivir de forma independiente. Las AVD incluyen bañarse, ducharse, vestirse, movilidad y más.
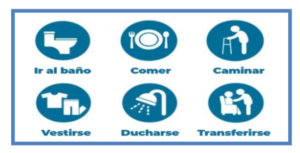
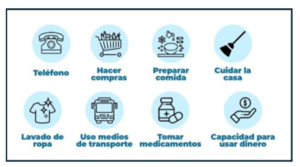
Las ADL y las IADL Las listas de verificación ADL e IADL son importantes para las personas cuidadoras, porque permiten controlar la salud y las capacidades funcionales de las personas adultas mayores a su cargo, y establecer mejor sus necesidades actuales y futuras. Además, son un indicador de cuándo buscar ayuda profesional o considerar opciones de apoyo para las personas. Los cambios en las capacidades de una persona mayor para completar las AVD y las IADL pueden significar que es hora de conectarse con un médico para discutir inquietudes o considerar atención domiciliaria o traslado de los seres queridos a una residencia donde les puedan brindar toda la atención que requieren
En la próxima entrega compartiré algunas herramientas que permiten medir el grado de independencia de las personas adultas mayores y recuerdo el correo de cuidadospam25@gmail.com donde quedamos atentos a sus comentarios.
Referencia:
https://portalgeriatrico.com.ar/como-medir-el-grado-de-independencia-de-los-adultos-mayores/
Karin Salazar Castillo
A manera de recapitulación, en la entrega pasada hablamos de la importancia de fomentar la autonomía e independencia de las personas adultas mayores, ya que contribuye a mejorar su salud física y mental, fortalece su confianza y autoestima, y enriquece su sentido de propósito y calidad de vida.
Hablamos también de las actividades de la vida diaria (AVD/ADL) y de las actividades instrumentales de la vida diaria (AIVD/IADL) y cómo éstas ayudan a las personas cuidadoras a controlar la salud y las capacidades funcionales de las personas adultas mayores a su cargo, y establecer mejor sus necesidades actuales y futuras. Finalmente, se comentó que el conocimiento del grado de independencia se obtiene de conocer de cada paciente el estado de cada uno de estos elementos de su vida: Autonomía, Capacidades Cognitivas, Relación Social, Dieta (o nutrición), Desorientación y Caídas.
Ahora vamos a hablar sobre las herramientas que existen para medir el grado de independencia de una persona mayor, respecto de las .AVD y AIVD:
El índice de Katz, es un instrumento clínico que se utiliza para medir el grado de independencia de una persona en AVD. Incluye seis ítems que corresponden a cada una de las áreas que se evalúan:
Alimentación, Baño, Movilidad, Uso del inodoro, Continencia urinaria y fecal, y Vestido. De acuerdo al grado de independencia, la puntuación varia de cero puntos cuando la dependencia es total y hasta 3 puntos cuando la persona no requiere ninguna ayuda.
Índice de Barthel, también sirve para medir las AVD, incluye dos categorías adicionales al de Katz: el aseo y las escaleras. Es más adecuado para entornos de cuidados intensivos, ya que es más detallado y detecta mejores cambios sutiles en la salud de una persona. Al igual que con la evaluación de Katz, cuantos más puntos tenga en total, más independiente será su ser querido.
Índice de Lawton evalúa las habilidades instrumentales, detectando los primeros signos de deterioro en personas mayores. A pesar de la falta de escalas adecuadas para medir estas capacidades, el Índice de Lawton continúa siendo una de las más utilizadas. Entrenadas, las personas cuidadoras pueden aplicar esta herramienta Para medir la capacidad cognitiva de una persona adulta mayor, se tienen 2 herramientas:
Índice de Pfeiffer, es un breve cuestionario que aborda aspectos generales de la vida del individuo mayor y de los acontecimientos circundantes. Ofrece indicadores precisos en términos de sensibilidad y especificidad, centrándose principalmente en la memoria y la orientación del paciente mayor.
Esta evaluación de rápida aplicación sirve como un método de detección inicial del deterioro cognitivo.
Índice Mini mental, se utiliza para detectar posibles signos de demencia senil en evaluaciones sistemáticas de pacientes geriátricos, así como para monitorear su progresión. Permite una evaluación más amplia de la función cognitiva. Hay dos versiones disponibles: una con una puntuación máxima de 30 y otra con 35.
Respecto de los elementos demás elementos de vida de las personas mayores, su medición puede hacerse de acuerdo a los siguientes criterios:
Relación social, se refiere a la habilidad de la persona para interactuar con su entorno cercano, incluyendo familiares y amigos. De manera que cuanto más se relacione con estos grupos, menos dependencia tenderá a tener.
Estar rodeado de seres queridos es un signo positivo, siempre y cuando no haya una afectación cognitiva que requiera que la persona pase más tiempo en casa.
Dieta, es un aspecto significativo, ya que, en términos generales, a medida que se envejece, es recomendable llevar una dieta de elaboración rápida, ligera y de fácil digestión, de fácil masticación y deglución.
Además, se debe potenciar la ingesta de alimentos con fibra y derivados lácteos a la vez que se debe controlar la ingesta de sal y azúcar. La buena presentación de la comida también es importante.
Lo anterior, debido a que el proceso de envejecimiento en general incluye afectaciones en la mandíbula y el aparato digestivo, por lo que es importante controlar el estado de los dientes de la persona adulta mayor, y evaluar correctamente el tipo de dieta de alimentación que necesita, si blanda o entera; así como también poder evaluar el estado de su sistema digestivo.
Desorientación, este indicador revela el grado de confusión experimentado por la persona mayor, y está estrechamente vinculado a su percepción del tiempo y espacio. Cuanto más tiempo pasa sola una persona, mayor puede ser su desorientación.
La interacción diaria es fundamental para ayudar a la persona a mantener un mejor control espaciotemporal. Por lo tanto, es importante que, siempre que sea posible, la persona mayor esté acompañada de manera regular, ya sea familiares cercanos o de una persona cuidadora.
Caídas. El manejo de las caídas también nos permite evaluar el nivel de dependencia de la persona mayor.
Un aumento en la frecuencia de las caídas sugiere una disminución en su autonomía.
En cada situación, es necesario investigar más a fondo la causa subyacente de las caídas.
Finalmente, en caso de duda, siempre contactar con su médico para plantearle sus inquietudes sobre las limitaciones de las personas mayores que se cuidan, pero sobre todo, buscar juntos opciones de ayuda que les permitan superar o mitigar esas limitaciones, y puedan tener acceso a la atención que necesitan, para que disfruten de una buena calidad de vida.
Les recuerdo el correo de cuidadospam25@gmail.com donde quedamos atentos a sus comentarios y sugerencias.
Referencia:
https://portalgeriatrico.com.ar/como-medir-el-grado-de-independencia-de-los-adultos-mayores/
Índice de Katz de Independencia en las Actividades de la Vida Diaria
Por: Karin Salazar Castillo
Hola amables lectores, esta será la primera colaboración del 2025 y quiero agradecer primero a El Nuevo Gráfico de Hidalgo por la oportunidad y confianza en esta columna, en seguida a ustedes por leerla y espero que les esté siendo de utilidad.
Hasta ahora les he compartido temas que por mi experiencia personal considero son importantes, y de los que debería haber más información prática para hacer la vida de las personas cuidadoras más fácil.
Ahora comparto con ustedes un correo electrónico donde podrán escribir y sugerir temáticas de las que quisieran saber o profundizar: cuidadospam25@gmail.com
Algo que aprendí y que en diversas ocasiones les he mencionado, es que el conocimiento da tranquilidad, abre el panorama y facilita el cuidado, nos ayuda a reflexionar, a tener más paciencia, a ser empáticos con la persona que se cuida, que generalmente es un familiar querido.
Estamos iniciando un nuevo año y es una magnífica oportunidad para planear el cuidado de nuestro familiar, documentando su día a día, tanto sus signos vitales, medicamentos, como comportamientos y actitudes ante el desafío de las alteraciones de sus capacidades de memoria, lenguaje y cognitivas. Lo que aportará elementos para mantener una relación armónica y cordial que ayude en la relación de cuidado y permita que nuestro familiar esté motivado, se abra a la ayuda y participe en las actividades de la vida diaria.
¿Cómo podemos documentar el día a día de nuestro familiar? Haciendo un registro de aquellas situaciones de crisis, describiendo qué ocurrió antes, durante y después de que surgiera, en qué condiciones, quién estaba presente, si se dijo o hizo algo que causara la alteración, cómo se comportó la persona y cómo lo hizo quien la cuida, qué modificaciones se pueden realizar para evitar que la conducta se repita, reflexionar si la respuesta ante la crisis fue la adecuada o no, o qué hubiera sido mejor. Esto puede parecer complicado, pero es una inversión que a la larga aporta muchos beneficios ya que ayuda a prevenir conflictos o situaciones incómodas con la persona a quien se cuida.
Un registro de sus signos vitales (presión, glucosa, etc.) y un control de medicamentos dan seguridad del estado de salud. Saber cómo fue su historia de vida, qué le gusta o no, e identificar sus fortalezas permite adecuar las actividades a lo que la persona puede hacer y evita que se frustre.
Recordar que hemos dicho que hay que centrarnos en lo que podemos controlar, y el entorno donde vive la persona es algo de lo que podemos tener control, por lo que hay que verificar entre otras cosas, la seguridad, iluminación, señalización, contrastes, organización visual, en cada área de la casa, lo que aportará tranquilidad para la movilidad y estabilidad de la persona.
Así que iniciemos este 2025 con el ánimo renovado y con el cuidado desde el corazón, que las personas que cuidamos se dan cuenta desde su memoria emocional del compromiso y afecto que tenemos por ellas. ¡Feliz año nuevo 2025!
Hablemos del cuidado de las personas adultas mayores (XL)
Por: Karin Salazar Castillo
La población del mundo está envejeciendo, y debido a los avances en la atención de la salud durante el último siglo, las personas tienen vidas más largas; sin embargo, esto tuvo como resultado un aumento en el número de personas con enfermedades no transmisibles, incluyendo la demencia, de la cual su forma más común es la enfermedad de Alzheimer, que representa entre el 60 y 80% de los casos de demencia, y aunque afecta mayormente a personas mayores, la demencia no es una parte normal del envejecimiento, es una enfermedad progresiva que causa discapacidad debido a un deterioro grave por una variedad de enfermedades cerebrales que afectan la memoria, el
pensamiento, el comportamiento y la habilidad de realizar actividades de la vida diaria.
Es común que la gente conozca a alguna persona afectada por la demencia. Sin embargo, a pesar de la creciente conciencia sobre la enfermedad, su comprensión sigue siendo baja.
La falta de comprensión contribuye a crear temores sobre el desarrollo de la demencia y fomenta prácticas de estigmatización como la evasión o la discriminación.
Para los que viven con demencia, sus cuidadores y familiares, el estigma contribuye al aislamiento social y a retrasos en la búsqueda de un diagnóstico y ayuda.
De acuerdo con una encuesta sobre demencias aplicada por la OMS, el 81% de las personas no saben la diferencia entre las fases iniciales del Alzheimer y el comportamiento normal asociado con el envejecimiento.
La Alzheimer’s Association ha creado esta lista de señales de advertencia de la enfermedad de Alzheimer y otros tipos de demencia.
Cada persona puede experimentar una o más de estas señales en grados diferentes. Si identifica una o más señales en usted mismo o en otra persona, puede ser difícil saber qué hacer.
Es natural tener dudas o sentirse nervioso sobre discutir estos cambios con alguien más, sin embargo, estas son preocupaciones importantes de salud que deben ser evaluadas por un médico para saber qué está pasando y cuáles son los pasos para seguir, ya que la detección temprana, puede explorar tratamientos que podrían aliviar los síntomas y ayudar a mantener un nivel de independencia por
más tiempo.
La Alzheimer’s Association, también ha desarrollado cuestionarios guías para saber cómo abordar las preocupaciones de la memoria ya sea para uno mismo o para otras personas, al final del artículo encontrarán las ligas donde pueden consultarlos.
No obstante, mencionaremos las preguntas que incluyen de lo que como persona cuidadora o como persona diagnosticada deben cuestionarse:
Evaluar la situación:
1. ¿Qué cambios en la memoria, el pensamiento o el comportamiento ha notado? ¿Qué
está haciendo — o no hace — la persona que es fuera de lo común y le preocupa?
__________
2. ¿Qué más puede estar pasando? Varias afecciones pueden causar cambios en la
memoria, el pensamiento y el comportamiento. ¿Qué son algunos problemas de
salud o estilo de vida que pueden ser un factor? Algunos ejemplos incluyen estrés
familiar o problemas médicas como infecciones urinarias, diabetes o depresión.
3. Aprenda sobre las señales del Alzheimer y otras demencias y los beneficios de un
diagnóstico temprano. ¿Se ha dado cuenta de alguna de las señales en la persona?
¿Cuáles son?
4. ¿Alguien más ha notado los cambios? Averigüe si amigos o familiares han notado
cambios. ¿Qué son?
Tener una conversación:
5. ¿Quién debe tener la conversación para platicar preocupaciones? Podría ser usted,
un miembro de la familia o un amigo de confianza, o una combinación. Suele ser
mejor hablar solo con la persona, para que no se sienta amenazada por un grupo,
pero utilice su juicio sobre lo que le hará sentir más cómodo. » Nombre(s):
___________
6. ¿Cuál es el mejor momento y lugar para tener la conversación? Tenga la
conversación lo antes posible. Además de escoger la fecha y hora, considere dónde
usted y la persona se sentirán más cómodos.
7. ¿Qué dirá usted o la persona que tendrá la conversación?
Intente lo siguiente:
» He notado [cambio] en usted, y me preocupa. ¿Lo ha notado? ¿Le preocupa?
» ¿Cómo se han sentido últimamente? Parece diferente.
8. Ofrezca acompañar a la persona al médico. Pregunte si la persona irá con un médico
y apóyela al ofrecer ir a la cita. Algunas palabras alentadoras pueden incluir: » Creo
que nos tranquilizaría si habláramos con un médico.
9. Si es necesario, tenga múltiples conversaciones. Es posible que la primera
conversación no sea exitosa. Escriba algunos apuntes acerca de como fue para
ayudar a planificar para la próxima conversación. » Lugar de la conversación: »
Fecha/parte del día» ¿Qué funcionó? » ¿Qué no funcionó? » ¿Cuál fue el resultado?
» ¿Qué se puede hacer de otra manera para la próxima?
Buscar ayuda
10. Busque ayuda. Puede hacerlo con su médico, con organizaciones de la sociedad civil
especializadas en el tema o en las instituciones de salud pública.
La información da tranquilidad, así que saber sobre la demencia permite prevenir
conflictos con la persona que se cuida y elaborar un plan de cuidados que beneficie a
ambos y en general a toda la familia y su entorno cercano.
Referencias:
https://iris.who.int/bitstream/handle/10665/98377/9789275318256_spa.pdf?sequence=1&isAllowed=y
https://www.alz.org/alzheimer-demencia/las-10-senales
https://www.alz.org/media/Documents/alzheimers-dementia-10-steps-to-approach-memory-concerns-in-others-spanish-ts.pdf
https://www.alz.org/media/Documents/alzheimers-dementia-10-steps-to-approach-memory-concerns-in-self-spanish-ts.pdf
Karin Salazar Castillo
Cuando se recibe el diagnóstico de que un ser querido tiene Alzheimer/demencias relacionadas, además del estrés que genera, surge la preocupación de cómo compartir esta información con el resto de la familia y amigos, se tiene la incertidumbre de cómo van a tratar a la persona después de saberlo y cuál sería su reacción, por lo que muchas veces prefieren mantenerlo como un secreto y disculpando los comentarios y actitudes de su familiar. Sin embargo, tratar de que sea un asunto privado es muy difícil y muchas veces antes de conocer el diagnóstico las personas cercanas sienten que algo no está bien.
Lo mejor es contarle a la familia y amigos sobre el diagnóstico recibido de Alzheimer/demencias relacionadas y contarles sobre la enfermedad, cómo afecta a la persona, compartir información para que puedan entenderla y convivir con ella, saber cómo pueden ayudar y que en ocasiones quien sea la persona cuidadora principal va a necesitar descansos, para ello algunas sugerencias pueden ser:
Ayudarles a comprender cuánto la persona aún puede hacer y entender.
Darles sugerencias sobre cómo iniciar una conversación con la persona. Por ejemplo, “Hola Juan, yo soy María, tu sobrina”.
Decirles que eviten corregir a la persona con Alzheimer si comete un error o se le olvida algo.
Informarles qué no deben decirle a la persona como preguntar quien es o cómo se llama, porque
lo más probable es que no lo recuerde y eso le genera angustia
Ayudarles a planear actividades con la persona, tales como ir a reuniones familiares, salir a comer, ir a un lugar de culto, participar en actividades comunitarias o visitar viejos amigos.
Cuando están fuera de su hogar, suelen decir o hacer cosas que pueden parecer extrañas, una opción es llevar una tarjeta que podría decir: «Mi familiar tiene la enfermedad de Alzheimer.»
Puede hacer o decir algo extraño inesperadamente. Gracias por su comprensión”. Hacerlo, informa a otros la situación de la persona sin que ella lo escuche y evita dar explicaciones varias veces.
Como esta enfermedad afecta a todos los integrantes de la familia, incluyendo a los niños, es importante platicar con ellos sobre la situación de su familiar, ya que tanto niños como adolescentes son muy observadores y captan más de las situaciones que les rodean de lo que, a menudo, muestran. Al mismo tiempo, suelen ser muy flexibles y adaptables.
Los niños y adolescentes precisan de respuestas y explicaciones adaptadas a su edad y capacidad de entendimiento. No se debe, ni es recomendable, obviar esta necesidad, ya que suelen ser más conscientes de lo que tal vez aparentan y los cambios que perciben también les pueden afectar emocionalmente., por lo que será importante compartirles información que puedan entender de acuerdo a su edad y a su relación con la persona diagnosticada.
Algunas sugerencias son:
Que entienda que su abueloo abuela se comporta diferente porque tiene una enfermedad.
Explicarles que nadie causó la enfermedad. A veces los niños pequeños pueden pensar que ellos hicieron algo que lastimó a sus abuelitos.
Ayudarles a entender que sus sentimientos de confusión, tristeza y enojo por la situación son normales y hacerle saber que los adultos de la familia también los sienten.
Contestar las preguntas de una forma simple y honesta. Por ejemplo, a un niño pequeño ente 4 y 7 años, se le puede decir: “Tu abuelita tiene una enfermedad que hace que se le dificulte recordar las cosas” o utilizar comparaciones metafóricas como “tiene unas cositas dentro de la cabeza que no funcionan bien y que hacen que se olvide, se enfade o no se acuerde de su nombre, pero te sigue queriendo mucho”
Entre los más mayores de este grupo de edad (4 a 7 años), se pueden incorporar explicaciones muy sencillas sobre qué es el Alzheimer y la memoria, haciendo énfasis en cómo es de necesaria para todo: para recordar los nombres de las personas, el día en que estamos, los nombres de los objetos, dónde se guardan las cosas, cómo se va de un sitio a otro, etc.
A partir de los 8 y hasta los 12 años es cada vez más probable que el niño pregunte directamente qué le pasa al abuelo o a la abuela. Es importante darle una respuesta que incluya el concepto de enfermedad. Ahora ya se puede incorporar una explicación de qué es el Alzheimer algo más detallada, que incluya el funcionamiento cerebral. Se puede explicar, con más o menos detalle, lo que son las neuronas: “como botoncitos importantísimos del cerebro que trasladan la información y permiten recordar, hablar, saber dónde estamos, pensar…”
También es importante incorporar la idea de no curación, para no generar falsas expectativas.
Porque, “aunque la estudian mucho, los médicos aún no tienen una medicina que lo pueda curar, pero sí que lo podemos ayudar, haciéndole las cosas más fáciles y no enfadándonos con él/ella”.
Siempre procuraremos que entienda que, aunque a veces parece que no sea así, nunca debe dudar del amor que el abuelo o abuela siente por él. Aunque son muy jóvenes para implicarles en tareas directas de cuidado, sí se les puede hacer partícipes de la compañía, de los paseos y de participar en juegos con el ser querido con Alzheimer, que le ayude con algunos ejercicios cognitivos sencillos que el niño entienda bien, pero nunca forzarlo a estar con la persona o a asumir conductas que le resulten incómodas.
A partir de los 13 años, ya se puede hablar abiertamente de qué es el Alzheimer y todo lo que conlleva, ayudándoles a comprender que es preferible irse preocupando de los problemas a medida que vayan surgiendo, porque, aunque hay mucha información sobre esta enfermedad, en realidad, no hay dos personas con Alzheimer iguales. Es recomendable hablar con ellos sobre sus preocupaciones y sentimientos y no forzarlos a estar cerca de la persona, hasta que ellos lo hagan por iniciativa propia, y quieran incorporarse al cuidado de forma moderada para que no les impida realizar sus actividades de interés.
Independientemente de la edad, los más jóvenes de la casa también forman parte de la familia y ven cómo va progresando un cambio de comportamiento por parte del ser querido con demencia que merece una explicación. Y es que es importante explicar qué es el Alzheimer y aclarar que, aunque existan olvidos, el amor no se olvida: aspectos importantes que el menor debe escuchar por parte de los adultos.
Referencias:
https://www.nia.nih.gov/espanol/enfermedad-alzheimer/ayudar-familiares-otros-entender-enfermedad-alzheimer
https://blog.fpmaragall.org/como-explicar-que-es-el-alzheimer-a-ninos-y-adolescentesl
II. Aseo personal y vestirse
Karin Salazar Castillo
Por lo general, cuando a una persona le gusta su apariencia (el cómo se ve), se siente con mejor ánimo. Ayudar a las personas con Alzheimer/demencia a cepillarse los dientes, afeitarse, peinarse o ponerse maquillaje y vestirse a menudo puede ayudar en su autoestima.
Aquí, algunos consejos sobre el aseo personal, recordando siempre dejar que la persona haga lo más posible por sí misma:
Sobre el cuidado bucal:
Un buen cuidado bucal ayuda a prevenir problemas dentales, tales como caries y enfermedades de las encías.
Enseñar a la persona cómo cepillarse los dientes, diciéndole cómo hacerlo paso por paso. Por ejemplo, recoja la pasta de dientes, remueva la tapa, ponga la pasta de dientes en el cepillo y luego cepille. Incluso puede hacerse de manera gráfica y pegarlo en el baño de manera visible.
La persona cuidadora puede cepillar sus propios dientes al mismo tiempo.
Ayudar a la persona a limpiar su prótesis dental, asegurándose de que utilice el material de limpieza para las prótesis dentales de modo correcto.
Decirle a la persona que se enjuague la boca con agua después de cada comida y que use enjuague bucal una vez al día.
Si usted tiene que cepillarle los dientes a la persona, use un cepillo con mango largo y con cabezal en ángulo o uno eléctrico.
Llevar a la persona al dentista, seguir sus consejos sobre qué tan seguido debe hacer una visita al consultorio dental.
Otros consejos sobre el aseo:
Animar a una mujer a ponerse maquillaje si siempre lo ha usado. Si es necesario, ayudarle a ponerse polvo y lápiz labial. No utilizar maquillaje para los ojos.
Animar a un hombre a afeitarse y ayudarle si es necesario. Usar una afeitadora eléctrica por razones de seguridad.
Llevar a la persona al barbero o salón de belleza, incluso algunos acuden al domicilio.
Mantener las uñas de la persona cortas y limpias tanto en manos como en pies.
Sobre la hora de vestirse, y al igual que con el aseo personal, dejar que la persona se vista sola por el mayor tiempo posible, pero estar preparado para ayudar si es necesario. Las personas con Alzheimer suelen necesitar más tiempo para vestirse y escoger su ropa puede serle difícil, ya que pueden no recordar cómo hacerlo o angustiarse por las opciones o la tarea en sí, debido a las alteraciones cognitivos y conductuales que caracterizan a la enfermedad; comprender las causas puede ayudar tanto a la persona cuidadora como a quien se cuida:
¿La persona tiene problemas de equilibrio o las habilidades motoras necesarias para sujetar botones o cerrar cremalleras?
¿La persona recuerda cómo vestirse, cómo ponerse la ropa y en qué secuencia?
¿Él o ella reconoce su ropa?
¿Es él o ella consciente de la hora del día o la estación del año?
¿Tiene una condición que pueda afectar el movimiento, como dolor debido al artritis?
¿A la persona le preocupa la falta de privacidad, un cuarto frío, mala iluminación o ruidos fuertes?
¿A la persona se le ordena apresurarse para vestirse rápido?
¿La persona recibe instrucciones claras paso a paso sobre cómo vestirse o la tarea parece demasiado complicada?
¿La persona se avergüenza por vestirse delante de usted o de otros?
Estos son algunos consejos para simplificar las opciones a la hora de vestirse:
Cuando sea posible, darle a la persona la oportunidad de seleccionar sus atuendos o colores favoritos, ofreciendo solamente dos opciones de una prenda (por ejemplo, dos pantalones o dos faldas).
Evitar que los armarios tengan ropa en exceso, ya que puede ser abrumador tener muchas opciones de ropa.
Seleccionar ropa cómoda, sencilla y holgada que sea fácil de poner y quitar.
Chaquetas, camisas y blusas cuyos botones estén al frente son a veces más fáciles de poner que los suéteres.
Sustituir los botones, broches y cremalleras por velcro, para mayor comodidad.
Asegurarse de que la longitud de la ropa sea la apropiada, para evitar tropezones y caídas.
Asegurarse de que la persona utilice zapatos cómodos que no sean resbalosos.
Si la persona utiliza silla de ruedas, adaptar la ropa normal para proteger su privacidad y permitir una mayor comodidad.
Asegurarse de que la ropa sea suelta, especialmente en la cintura y las caderas, y de que las telas que sean suaves y elásticas.
Organizar el proceso de vestirse, entregando una prenda a la vez mientras se le dan instrucciones cortas y sencillas, como «ponte la blusa/camisa,» en lugar de «vístete”, o darle instrucciones sobre cómo vestirse paso por paso, también puede hacerse de manera gráfica y tenerlo visible,
Colocar la ropa en el orden en que debe ponerse cada prenda.
No apresurar a la persona a vestirse. Apurarla puede causar ansiedad.
Si la persona quiere usar la misma ropa en varias ocasiones, intentar conseguir prendas iguales o tener opciones similares disponibles.
Está bien si la persona quiere usar varias capas de ropa, sólo hay que asegurarse de que él o ella no se encuentren demasiado calientes.
Cuando esté en el exterior, asegurarse que la persona este vestida apropiadamente para el clima.
Está bien si la ropa no combina.
Referencias:
https://www.nia.nih.gov/espanol/cuidar-familiar-enfermedad-alzheimer/proporcionar-cuidado-diario-persona-alzheimer
https://www.alz.org/ayuda-y-apoyo/cuidado/cuidado-personal/vestirse?lang=es-MX
https://refrescamelamemoria.com/
El cuidado diario a una persona con Alzheimer/demencia.
Por Karin Salazar Castillo
I. La hora del baño
Lo ideal es que la personas con Alzheimer hagan lo más que puedan por sí mismas, sin embargo, en determinado momento, van a necesitar ayuda para bañarse, peinarse, cepillarse los dientes y vestirse.
Es posible que no quieran ayuda con estas actividades, ya que son privadas. Puede que se sientan avergonzadas de estar desnudas frente a las personas que los cuidan, e incluso también pueden estar enojados de ya no poder cuidarse por sí mismos.
Una de las cosas más difíciles es ayudar a una persona con Alzheimer a tomar un baño o ducha. Hacer planes por adelantado puede ayudar a que sea mejor para ambos. Es posible que la persona tenga miedo, y pueden comunicar su desagrado de manera verbal o física resistiéndose cuando se las intenta bañar. En algunos casos, esto puede agravarse hasta convertirse en una actividad peligrosa y frustrante para todos los participantes.
Existen maneras de hacer que el baño sea más fácil y cómodo; una opción es tratar de seguir los hábitos de baño que la persona mantuvo toda su vida, tales como tomar un baño o ducha en la mañana o antes de dormir; sin embargo, cada situación es única, y encontrar lo que funciona mejor suele ser el resultado de prueba y error.
Estos son algunos consejos de seguridad para cuando se ayude a la persona con Alzheimer a bañarse:
Nunca deje a una persona confundida o delicada de salud sola en la bañera o ducha.
Siempre revise la temperatura del agua antes de que la persona entre a la bañera o ducha.
Utilice una ducha de mano.
Utilice un tapete de baño hecho de goma e instale barras de seguridad en la bañera.
Utilice una silla de ducha fuerte y estable en la bañera o en la ducha. Esto ayuda a las personas que no tienen buen balance y puede prevenir las caídas. Las sillas de ducha se pueden comprar en las farmacias y tiendas de suministros médicos.
Otros consejos de baño:
Dele a la persona un baño completo dos o tres veces a la semana. Para la mayoría de las personas, un baño de esponja cada día para limpiar el rostro, las manos, pies, axilas y áreas genitales o “privadas” es suficiente.
Lave el pelo de la persona en el fregadero/lavadero. Esto puede ser más fácil que lavarlo en la ducha o bañera. Usted puede comprar una conexión de manguera para el fregadero.
Obtenga ayuda profesional para ayudar a la persona a bañarse si esta tarea se convierte en algo muy difícil para hacerlo solo.
Referencias:
https://www.nia.nih.gov/espanol/cuidar-familiar-enfermedad-alzheimer/proporcionar-cuidado-diario-persona-alzheimer
https://www.alz.org/media/documents/bathing-alzheimers-spanish-ts.pdf
https://www.coprad.cl/consejos-en-el-aseo-y-cuidado-personal-para-personas-con-alzheimer/
https://www.youtube.com/watch?app=desktop&v=-YIz3eJCYoM
Cómo enfrentar las últimas etapas de la enfermedad de Alzheimer. 3ª parte
Cuidados al final de la vida
Karin Salazar Castillo
La demencia es condición que típicamente involucra un deterioro gradual y progresivo de la cognición, el comportamiento y el funcionamiento de un individuo, hasta alcanzar la muerte.
El manejo de las demencias requiere de cinco aspectos: Diagnóstico, tratamiento etiológico (causas de la enfermedad y los factores internos y externos) y sintomático, actividad y vigilancia (cuidados) de la persona, cuidados de la persona postrada y orientación y apoyo a la familia.
Una vez definido el diagnóstico, la orientación y apoyo familiar es tal vez el aspecto más importante del manejo de la persona con Alzheimer/demencia, ya que es ella la que se convierte en cuidadora principal no profesional y debe tener clara la información sobre la naturaleza de la enfermedad y las posibilidades de tratamiento, sus efectos colaterales y su eficacia. Así, en la medida que la información
acerca de la enfermedad llegue en forma clara y sencilla el grado de incertidumbre bajará, se fortalecerán los vínculos de confianza con el médico y sus indicaciones serán seguidas mas adecuadamente.
Pero es necesario tener claro que la enfermedad de Alzheimer/demencias relacionadas, al ser un proceso de deterioro gradual y progresivo, implican una condición terminal, es decir, el final de la vida es parte del proceso natural de la enfermedad, por lo que requiere de atención paliativa integral de
forma interdisciplinaria para mejorar la calidad de vida de la persona, aliviar su dolor y apoyar a quienes le asisten. Desde el momento de su diagnóstico aunque el tiempo que transcurra entre éste y
el evento final pueda tomar meses incluso años, debe tenerse un planteamiento de objetivos claros, humanizados y centrados en la persona; que satisfagan sus necesidades, consideran y respetan su individualidad y contemplan aspectos como la voluntad adelantada.
La persona que vive con Alzheimer/demencias relacionadas, necesita cuidado constante, especialmente en su etapa final, en la que generalmente tiene dificultades para comer y tragar, necesita asistencia para caminar y, finalmente, pierde la capacidad de caminar; necesita ayuda atiempo completo con atención personalizada, y es vulnerable a infecciones, especialmente neumonía.
Cuidar a alguien en la etapa final de su vida siempre es difícil, pero puede serlo aún más cuando la persona tiene Alzheimer/demencias relacionadas. En este contexto, la función como cuidador se centra en preservar la calidad de vida y la dignidad de la persona.
Durante la última etapa, puede ofrecer consuelo emocional a su ser querido de muchas maneras diferentes como haciéndole compañía, en caso de que le sea posible, permitirle que exprese sus temores hacia la muerte, permitirle que recuerde su vida, no ocultarle información difícil si aún es capaz de comprender, respetar sus deseos y necesidad de privacidad.
Si bien una persona en la etapa final del Alzheimer generalmente pierde la capacidad de hablar y expresar sus necesidades, las investigaciones indican que algo de la naturaleza de la persona puede perdurar.
Esto significa que es posible que se pueda seguir conectando durante la etapa final de la enfermedad, pero experimenta el mundo a través de los sentidos, así, el tacto, el sonido, la vista, el gusto y el olfato serán el medio de comunicación.
Se sugiere intentar ponerle su música favorita, leerle fragmentos de libros que sean significativos para la persona, mirar juntos fotos antiguas, prepararle su comida favorita, frotarle la piel con una loción con su esencia favorita, cepillarle el cabello, sentarse juntos al aire libre en un día bonito y otras muchas más que la creatividad sugiera, ya que le ayudará a aliviar cualquier malestar que tuviera.
Por supuesto, este cuidado puede generar frustración al no saber qué hacer para que la persona que se cuida esté lo más cómoda posible, ya que ella no puede decir cómo lograrlo.
También puede generarse angustia al querer que comparta sus recuerdos y sentimientos y que se despida, pero ya no puede hacerlo, sin embargo, la persona(s) cuidadora(s) y la familia cercana, pueden decirlo, y es muy importante despedirse y expresarse con ella desde el corazón, y aunque puede ser un momento extremadamente doloroso, tener esta oportunidad de despedirse también puede ser un regalo que le ayude a aceptar su pérdida y a pasar de la etapa de cuidados y el duelo a la aceptación y la sanación.
Pueden surgir muchas emociones cuando la persona con Alzheimer/demencias relacionadas fallece, puede sentirse tristeza, depresión enojo, pero también puede sentirse alivio de que la persona ya no está sufriendo y que ya no es necesario cuidarla.
Esta sensación de alivio a veces puede resultar en sentimientos de culpa.
Todos estos sentimientos son normales.
Hacer planes para el final de la vida de una persona y saber lo que se espera, puede hacer este tiempo un poco más fácil para todos. La atención al final de la vida debe centrarse en mantener y celebrar la historia de vida de la persona, y de brindar apoyo a la familia, conmemorando una vida que tuvo significado y ayudar a hacer que la persona se sienta más cómoda en el proceso.
Referencias:
Karin Salazar Castillo
En las últimas etapas de la enfermedad de Alzheimer y demencias relacionadas, muchas personas pierden interés en la comida y la persona cuidadora empezará a notar cambios en cómo o cuándo la persona come.
Es posible que ya no sea consciente de la hora de las comidas, ni de cuándo ya ha comido suficiente, de que piense que ha comido mucho y sólo ha probado un bocado, o ya no come diferentes tipos de alimentos, lo que hace que no consuma las proteínas, vitaminas y minerales necesarios para mantenerse saludable.
Para ayudar a la persona que se cuida a comer mejor, la persona cuidadora puede probar diferentes cosas y descubrir lo que les funcione mejor. A continuación se indican algunas sugerencias:
Servir las comidas a la misma hora cada día.
Convertir el área de comida en una zona tranquila y silenciosa. Apagar la televisión, reproductor de música o el radio.
Ofrecer sólo una comida a la vez y no llenar el plato o la mesa con muchas cosas.
Usar platos coloridos para que la persona pueda ver la comida.
Limitar los bocadillos entre comidas.
Asegurar que la prótesis dental de la persona esté debidamente ajustada. Las prótesis dentales que están flojas o que tienen abolladuras o grietas pueden causar dolor o que la persona se atragante, lo cual hace que comer sea difícil. Si la prótesis dental no le queda bien a la persona, hay que quitarla hasta que pueda obtener una que le quede bien.
Informar al médico si la persona que se cuida pierde mucho peso en un periodo corto (comparar la diferencia entre un mes y otro).
Aquí algunas sugerencias específicas sobre alimentos y líquidos para comer y beber:
Alentar la alimentación autónoma, a veces, una persona necesita pistas para empezar. Colocar comida en
una cuchara, poner suavemente la mano de la persona en la cuchara y guiarla hasta su boca.Si no puede, ayudarle a comer.
Darle a la persona comida que puede comerse con las manos como queso, sándwiches pequeños, trozos pequeños de pollo, frutas frescas o verduras. Los sándwiches hechos con pan de pita son más fáciles de comer.
Darle alimentos saludables de altas calorías para comer o beber tales como las malteadas de proteína.
También puede mezclar alimentos saludables en una licuadora y dejar que la persona se beba su comida.
Consultar con el médico qué tipos de suplementos son mejores para la persona.
Tratar de usar grasas saludables al cocinar, como el aceite de oliva. Si la persona tiene una enfermedad del corazón, checar con el médico sobre la cantidad y tipos de grasa que puede usar.
Si la persona tiene diabetes o presión arterial alta, ver con el médico o un especialista de nutrición sobre cuáles comidas debe limitar.
Dar a la persona un multivitamínico, que añade vitaminas, minerales y otras cosas importantes a su dieta, previa consulta con el médico.
Servir porciones más grandes en el desayuno porque es la primera comida del día.
Con el avance de la enfermedad de Alzheimer/demencias relacionadas, es posible que la persona ya no pueda masticar o tragar fácilmente, lo cual es un problema serio, ya que si la persona traga incorrectamente puede causar asfixia o inhalación de alimentos o líquidos en los pulmones, lo que a su vez puede causar neumonía, e incluso puede resultar en la muerte. Las siguientes sugerencias pueden ayudar con los problemas para tragar:
Colocar la comida claramente en la boca evita que la lengua empuje la comida hacia fuera.
Asegurarse de cortar la comida en trozos pequeños y que los alimentos sean suficientemente suaves para comer, como yogur, sopas, puré de manzana, gelatina o flan.
Triturar los alimentos o convertirlos en líquido con la licuadora o un molino de comida para bebé.
No usar popotes o pajillas; podrían causar más problemas al tragar. En su lugar, hacer que la persona beba pequeños tragos de una taza, o utilizar una cuchara pequeña (cafetera).
Limitar la cantidad de leche que la persona toma, si es común que la leche se le atore en la garganta.
Dar a la persona bebidas de diferentes temperaturas (tibia, fría y a temperatura ambiente) para ver cuál le es más fácil de tragar.
Ayudar a la persona a sacar la comida del tenedor o cuchara con la parte superior del labio, en lugar de los dientes.
No apresurarla, la persona necesita tiempo para masticar y tragar cada bocado antes de ofrecerle más comida.
No dar de comer a una persona que esté soñolienta o acostada. La persona debe estar en una posición recta y sentada durante la comida y por lo menos por 20 minutos después de la comida.
Situarse a la misma altura o por debajo de los ojos de la persona que se cuida, evitará que alce la cabeza y se pueda atragantar.
Asegurarse de que la barbilla esté lo máximo posible sobre el pecho.
Acariciar suavemente el cuello de la persona haciendo un movimiento hacia abajo y decirle “trague” para recordarle que lo haga.
Verificar si las pastillas de la persona pueden ser trituradas o tomadas en forma líquida.
Observar para monitorear la respuesta de la persona que se cuida y ajustar la técnica de alimentación con la que responda mejor, según vaya siendo necesario.
Hablar con el médico si se está preocupado por la forma de tragar de la persona con Alzheimer/demencias relacionadas.
Ayudar a la persona con Alzheimer/demencias relacionadas a comer puede ser agotador. Planificar las comidas con tiempo y tener la comida lista puede hacer este trabajo un poco más fácil para la persona cuidadora.
También es necesario tener en cuenta que es posible que las personas coman muy poco en ciertos momentos y luego se sientan con más ganas de comer en otros. Es bueno hacer que la hora de la comida sea lo más agradable y placentera posible, ya que una actitud cálida y afectuosa siempre es importante. Sin embargo, no importa lo bien que se planea, es posible que la persona no tenga hambre cuando la persona cuidadora esté lista para servirle la comida, para no entrar en conflicto, porque se reducen las oportunidades de que ingiera alimentos, hay que armarse de paciencia, pero ser dirigente, tener buenas rutinas de alimentación harán que la persona se familiarice con las características de la hora de la comida y asuma este hábito con mucha más naturalidad.
Se debe observar una buena higiene personal, lavarse bien las manos con agua y jabón, y ayudar a la persona a hacerlo antes de cada comida. Si es necesario, realiza cuidados bucales como enjuagarse la boca antes de las comidas para estimular el apetito. Antes de los alimentos, es buena idea comentar el menú para mejorar su cognición y estimular su interés por los alimentos que toma, qué características nutricionales tienen, cómo se preparan. Esto ayudará a su desarrollo cognitivo y facilitará la comunicación.
Referencias:
https://www.nia.nih.gov/espanol/cuidar-familiar-enfermedad-alzheimer/como-enfrentar-ultimas-etapas-enfermedad-alzheimer
https://helpycare.com/consejos-noticias-servicios-domesticos/como-alimentar-a-una-persona-mayor-dependiente/

Colaboración: Karin Salazar Castillo
La piel es el órgano más grande del cuerpo. Se compone de tres capas: La capa exterior de la piel es llamada epidermis. Ésta protege las capas internas del mundo exterior, aquí se produce la queratina, que impermeabiliza y fortalece la piel; también contiene melanina que da su color a la piel.
Esta capa permite tener el sentido del tacto y proporciona inmunidad al cuerpo contra invasores externos como los gérmenes y las bacterias. La capa más profunda de la piel es la hipodermis y contiene las células de grasa, o tejido adiposo, que aíslan el cuerpo y le ayudan a conservar el calor.
Entre ambas, se encuentra la dermis, que brinda fortaleza, apoyo y flexibilidad a la piel. También se encuentran los receptores sensoriales, que permiten que el cuerpo reciba estimulaciones del mundo exterior y reaccione ante la presión, el dolor y la temperatura.
Una red de vasos sanguíneos le brinda a la piel los nutrientes necesarios y remueven los desechos.
Las glándulas sebáceas producen el aceite de la piel, lo que evita que ésta se reseque, estas glándulas de aceite están por todo el cuerpo,
excepto en las palmas de las manos y las plantas de los pies.
Ya sabemos cómo se compone la piel, pero ésta va cambiando con la edad, conforme se envejece la dermis va perdiendo su fuerza y flexibilidad, la piel se pone más delgada, pierde grasa y ya no se ve tan lozana y lisa como antes.
Las venas y huesos se pueden ver más fácilmente. Los rasguños, cortes o golpes pueden tomar más tiempo en sanar. Años de broncearse al sol o de pasar mucho tiempo a la luz del sol sin la suficiente hidratación aplicada mediante el uso de cremas, puede resultar en arrugas, flacidez, sequedad, manchas por la edad y hasta cáncer.
Muchas personas mayores sufren de piel seca, generalmente en la parte inferior de las piernas, en los codos y en la parte inferior de los brazos. La piel seca se siente áspera y escamosa. Para ayudar a mejorar la piel seca y con picazón, puede usar productos hidratantes como lociones, cremas o ungüentos todos los días; tomar menos baños de tina o duchas y usar jabones más suaves.
El agua tibia reseca la piel menos que el agua caliente. Trate de usar un humidificador (un aparato que añade humedad al cuarto).
Las personas mayores pueden desarrollar moretones más fácilmente que las personas más jóvenes, además, de que pueden tomar más tiempo en sanar.
Es recomendable hablar con su médico si los tiene y no sabe cómo los adquirió, especialmente en partes del cuerpo usualmente cubiertas con ropa, ya que algunos medicamentos o enfermedades pueden causarlos.
Elementos en el ambiente, como la luz ultravioleta (UV) del sol, pueden hacer que la piel se vuelva menos elástica. La fuerza de la gravedad puede causar que la piel se afloje y se arrugue. Ciertos hábitos, como fumar, también pueden arrugar la piel. Si las arrugas son una preocupación, no utilizar productos y procedimientos sin antes consultar a un dermatólogo o a su médico.
Las manchas de la piel por la edad, son planas de color café frecuentemente causadas por años de exposición al sol sin la adecuada hidratación.
Son más grandes que las pecas y comúnmente aparecen en áreas como la cara, las manos, los brazos, la espalda y los pies. El uso de un protector solar de amplio espectro que ayuda a proteger contra dos tipos de rayos solares (rayos UVA y UVB) puede prevenir más manchas por la edad.
Las verrugas son crecimientos de piel pequeños, usualmente de color carne, que tienen una superficie elevada. Se vuelven comunes a medida que las personas envejecen, especialmente en las mujeres.
Se encuentran con mayor frecuencia en los párpados, el cuello y en los pliegues del cuerpo como la axila, el pecho y la ingle.
La causa principal del cáncer de piel es el sol. Las lámparas solares y las cabinas de bronceado también pueden causar cáncer de piel. Cualquier persona, de cualquier color de piel, puede desarrollar cáncer de piel.
Las personas con piel clara que produce pecas fácilmente tienen el mayor riesgo.
El cáncer de piel puede ser curado si es encontrado antes de que se extienda a otras partes del cuerpo.
Revise su piel una vez al mes, revise los lunares, las marcas de nacimiento u otras partes de la piel usando el sistema ABCDE:
A = Asimetría (una mitad del crecimiento se ve diferente a la otra mitad)
B = Bordes que son irregulares
C = Color que ha cambiado o más de un color
D = Diámetro más grande que el tamaño del borrador de un lápiz
E = Evolución, o sea, el crecimiento cambia en tamaño, forma, síntomas (picazón, sensibilidad), superficie (especialmente si está sangrando) o en las diferentes tonalidades del color.
Visite al médico inmediatamente si tiene cualquiera de esas señales para asegurar que no es cáncer de piel.
Un poco de sol puede ser beneficioso, pero para mantener la piel sana, habrá que tener cuidado y seguir estos consejos: Limitar el tiempo que se expone al sol, evitando exponerse cuando los rayos solares son más fuertes, aun cuando el día esté nublado; usar protector solar, con factor de protección de 15 o más, preferentemente los que indican “amplio espectro”, aplicándolo al menos cada 2 horas; usar ropa protectora, como un sombrero de ala ancha que pueda proporcionar sombra al cuello, orejas, ojos y cabeza. Usar anteojos de sol que bloquean de 99 a 100 por ciento de los rayos del sol.
Si tiene que estar al sol, usar camisas sueltas y livianas de manga larga y pantalones largos o faldas largas; y evitar broncearse.
Referencias:
https://www.nia.nih.gov/espanol/piel/cuidado-piel-envejecimiento
https://medlineplus.gov/spanish/ency/anatomyvideos/000029.htm

Por: Karin Salazar Castillo
El olvido puede ser una parte normal del proceso de envejecimiento, pero también puede ser el primer síntoma de demencia.
Sin embargo, no todas las personas con problemas de memoria tienen demencia. ¿Cómo se puede diferenciar entre un olvido ocasional y
un problema más serio de memoria como la enfermedad de Alzheimer?
El envejecimiento produce cambios en todas las partes del cuerpo, incluyendo el cerebro, y por eso puede ser que no se recuerden las cosas tan bien como antes o que no puedan recordarse rápidamente. Quizás algunas personas pierden objetos o se olviden de pagar alguna factura.
Es normal olvidarse algunas cosas de vez en cuando.
Pero los problemas de memoria más graves pueden deberse al trastorno cognitivo leve, demencia, como la enfermedad de Alzheimer y otros factores que no son parte normal del envejecimiento y que interfieren en la vida diaria como puede ser conducir, usar el teléfono y recordar el camino de vuelta a casa.
Las personas mayores que presentan deterioro cognitivo leve, tienen más problemas de memoria u otros problemas con las habilidades para pensar y razonar que otras personas de su edad, sin embargo, generalmente pueden cuidarse a sí mismas y realizar sus actividades normales.
El deterioro cognitivo leve puede ser un indicio temprano de la enfermedad de Alzheimer, pero no todas las personas que lo tienen desarrollarán esta enfermedad.
Los principales síntomas y señales que indican que habría que consultar con un médico incluyen:
Hacer las mismas preguntas una y otra vez.
Perderse en lugares conocidos.
No poder seguir recetas de cocina o instrucciones.
Confundirse con el tiempo, las personas y los lugares.
No cuidarse de sí mismo: no alimentarse bien, no bañarse o comportarse de manera insegura.
Si las personas cuidadoras se dan cuenta de estas señales o la persona afectada siente cambios pronunciados en su memoria y en otras habilidades del razonamiento y capacidad de pensar, es recomendable acudir al médico, ya que puede realizar exámenes y evaluaciones para ayudar a determinar la causa del problema de memoria o enviarle a ver a un especialista.
En este punto, es necesario insistir en que la observación de las personas cuidadoras juega un papel muy importante, pues permite dar al médico información valiosa referente a sus horarios, conductas, preguntas, actitudes, etc, que ayuda a su diagnóstico y tratamiento.
Existe una variedad de técnicas que pueden ayudar con los cambios en la memoria y las habilidades mentales, de las cuales se enlistan algunas de ellas:
Aprender algo nuevo.
Seguir una rutina diaria.
Planificar tareas, hacer listas de las cosas que hay que hacer y usar calendarios o notas.
Colocar la billetera, cartera, llaves, teléfono, anteojos siempre en el mismo lugar.
Realizar actividades que puedan ayudar al cuerpo y a la mente.
Participar como voluntario/a en su comunidad, escuela o en su lugar de culto.
Pasar tiempo con amigos y familiares.
Dormir suficiente, en general, entre siete u ocho horas por noche.
Ejercitarse y alimentarse bien.
Prevenir o controlar la presión arterial alta.
Evitar o limitar tomar bebidas alcohólicas.
Buscar ayuda si se siente deprimido durante varias semanas seguidas.

Karin Salazar Castillo
El tema de esta entrega es importante, porque puede tomar por sorpresa a las personas cuidadoras de adultos mayores, y algo como una caída puede esconder un problema cerebrovascular, y de nuevo la observación de la persona que se cuida cobra gran relevancia. Debido a que los accidentes isquémicos transitorios duran solo unos minutos, muchas personas los ignoran por error. Sin embargo, una
llamada al 911 tan pronto como aparezcan los síntomas puede marcar la diferencia.
Empezaremos por decir que la isquemia cerebral transitoria (ICT) también conocida como accidente isquémico transitorio (AIT), se produce cuando el flujo sanguíneo que llega a una parte del cerebro se detiene temporalmente, causando síntomas neurológicos. En algunos casos el torrente sanguíneo es capaz de revertir los efectos de un bloqueo o isquemia cerebral, la sangre con su fuerza logra desplazar o destruir el bloqueo haciendo que la interrupción sea muy breve. Las consecuencias de un accidente isquémico transitorio son considerablemente menores respecto a un accidente cerebral vascular (ACV), la recuperación es casi completa aunque la persona ya presente factores de riesgo
para volver a sufrir otro evento similar. Un accidente isquémico transitorio puede servir como advertencia de que ocurra un accidente cerebrovascular en un futuro, por lo general cercano, pero también es una oportunidad para evitarlo.
Existen dos tipos principales de isquemia cerebral, la Isquemia cerebral focal: cuando se forma un coágulo de sangre en un vaso sanguíneo del cerebro, bloqueando el flujo de sangre a un área específica del cerebro; y la Isquemia cerebral global: cuando el flujo de sangre a todo el cerebro se reduce o se interrumpe. Ambos tipos de isquemia cerebral requieren atención médica inmediata para minimizar el riesgo de complicaciones y mejorar las posibilidades de una recuperación exitosa.
La isquemia cerebral puede ser causada por una variedad de factores que incluyen coágulos de sangre, vasos sanguíneos estrechos o sangrado en el cerebro. Sin embargo, la causa más común de isquemia cerebral es un coágulo de sangre o un estrechamiento de los vasos sanguíneos que irrigan el cerebro, reduciendo su flujo continuo.
Otros factores de riesgo importantes son:
Latidos cardíacos irrregulares, enfermedad de la arteria carótida, enfermedad arterial periférica, diabetes, antecedentes familiares de ACV, sobrepeso, tener la presión y el
colesterol alto, tendencia a tener una coagulación sanguínea anormal, ser de edad mayor, especialmente después de los 55 años; la raza, el tabaquismo, el consumo de alcohol y/o de drogas recreativas, tener antecedentes de un AIT o de un ACV, y tener una enfermedad cardíaca o mala circulación en las piernas causadas por arterias estrechas.
Teniendo en cuenta que el tejido cerebral depende directamente del aporte constante de oxígeno y nutrientes para funcionar correctamente, cuando se desarrolla una isquemia cerebral se ocasionan diversas alteraciones funcionales. Las manifestaciones clínicas dependerán de la arteria afectada, de la gravedad y de la extensión del tejido lesionado.
Los síntomas de un accidente isquémico transitorio comienzan repentinamente, pueden durar desde unos pocos minutos hasta 1 a 2 horas y desaparecen sin causar un daño a largo plazo; son iguales a los síntomas de un accidente cerebrovascular y pueden incluir los siguientes:
Cambios en la lucidez mental (incluso somnolencia o inconsciencia);
Cambios en los sentidos (como en la audición, la visión, el gusto y el tacto);
Cambios mentales (como confusión, pérdida de memoria, dificultad para escribir o para leer, dificultad para hablar, coordinar ideas, mantener conversaciones o para entender a los demás);
Parálisis facial en una de las mitades del rostro;
Problemas musculares (tales como debilidad, dificultad para deglutir, dificultad para caminar);
Mareo o pérdida del equilibrio y de la coordinación;
Falta de control de esfínteres;
Sensación de problemas nerviosos (como entumecimiento u hormigueo de un lado del cuerpo;
Bajo tono muscular.
La isquemia cerebral se puede diagnosticar a través de una combinación de examen físico, pruebas de imagen, electroencefalograma, ultrasonido carotídeo, angiografía y análisis de sangre.
El tratamiento de la isquemia cerebral depende de la causa y la gravedad de la afección.
El objetivo principal del tratamiento es restaurar el flujo sanguíneo y prevenir un daño mayor al cerebro. Las opciones más utilizadas son: la toma de medicamentos, el uso de un catéter para extraer el coágulo de sangre de la arteria afectada y la cirugía para eliminar una obstrucción o para reparar un vaso sanguíneo dañado. Tras recibir el tratamiento adecuado para mitigar el daño en el cerebro, es posible que las personas afectadas necesiten rehabilitación y la implementación de nuevos hábitos de vida.
Para evitar un accidente isquémico transitorio, lo mejor es conocer los factores de riesgo y llevar una vida saludable, la cual incluye someterse a revisiones médicas periódicas.
Algunas acciones que pueden ayudar son: no fumar, limitar el consumo de colesterol y grasas; consumir muchas frutas y verduras; limitar el consumo de sodio, hacer ejercicio con regularidad, limitar el consumo de alcohol, mantener un peso saludable, no consumir drogas y en su caso tener control de la diabetes.
En caso de que se presente un accidente isquémico transitorio, o bien se considera que ha padecido uno, deberá buscarse atención médica de inmediato ya que, si se realiza una evaluación temprana, los médicos pueden precisar las enfermedades que probablemente puedan tratarse, para ayudar así a prevenir un nuevo accidente isquémico
transitorio o bien un accidente cerebrovascular.
Referencias:
https://medlineplus.gov/spanish/ency/article/000730.htm
https://www.mayoclinic.org/es/diseases-conditions/transient-ischemic-attack/symptoms-causes/syc-
20355679
https://www.recavar.org/isquemia-cerebral-como-detectarla
https://www.esalud.com/isquemia-cerebral/

Karin Salazar Castillo
La demencia es un término que engloba varias enfermedades que afectan a la memoria, el pensamiento y la capacidad para realizar actividades cotidianas. La enfermedad de Alzheimer, es la forma más común. La enfermedad empeora con el tiempo, afecta principalmente a las personas mayores, pero no todas las personas la contraerán conforme envejecen.

Si uno de mis padres tiene Alzheimer/Demencias relacionadas, ¿yo también la puedo tener?
El riesgo de padecer esta enfermedad aumenta si una persona tiene ciertas variantes genéticas que pueden pasarse de padres a hijos. Sin embargo, en la mayoría de los casos, solamente porque uno de los padres biológicos tenga la enfermedad, no quiere decir que sus hijos también la vayan a tener, pero puede significar que tenga más probabilidad de desarrollarla. Es importante destacar que las personas que desarrollan la enfermedad de Alzheimer y otras demencias relacionadas no siempre tienen antecedentes familiares.
En estos últimos años, los científicos han hecho un enorme progreso en comprender la enfermedad de Alzheimer. Aun así, no se sabe qué es lo que causa la enfermedad en la mayoría de las personas. Según las investigaciones, es posible que haya varios factores, además de la genética, que contribuyen al desarrollo y al curso de la enfermedad. Es probable que las causas sean una combinación de cambios en el cerebro debidos a la edad junto con factores genéticos, medioambientales, de salud y estilo de vida que pueden influir en que una persona desarrolle la enfermedad de Alzheimer y otras demencias.
¿Puedo prevenir la demencia? ¿Qué se puede hacer? Aunque no existe un tratamiento eficaz o un método de prevención comprobado para la enfermedad de Alzheimer y las demencias relacionadas, por lo general, llevar un estilo de vida saludable puede apoyar tanto a las personas que viven con la enfermedad como a quienes las cuidan, para que puedan mantener su calidad de vida y mejorar su bienestar, disminuyendo los factores de riesgo que se han asociado con estas enfermedades, por lo que es recomendable:
Controlar la presión arterial alta.
Controlar la glucosa (azúcar) en la sangre.
Mantener un peso saludable.
Consumir una dieta saludable.
Mantenerse física y mentalmente activo.
Mantenerse en contacto con sus familiares y amigos.
Tratar los problemas de audición.
Cuidar su salud física y mental.
Dormir bien.
Evitar lesiones en la cabeza.
Ingerir menos alcohol.
Dejar de consumir tabaco.
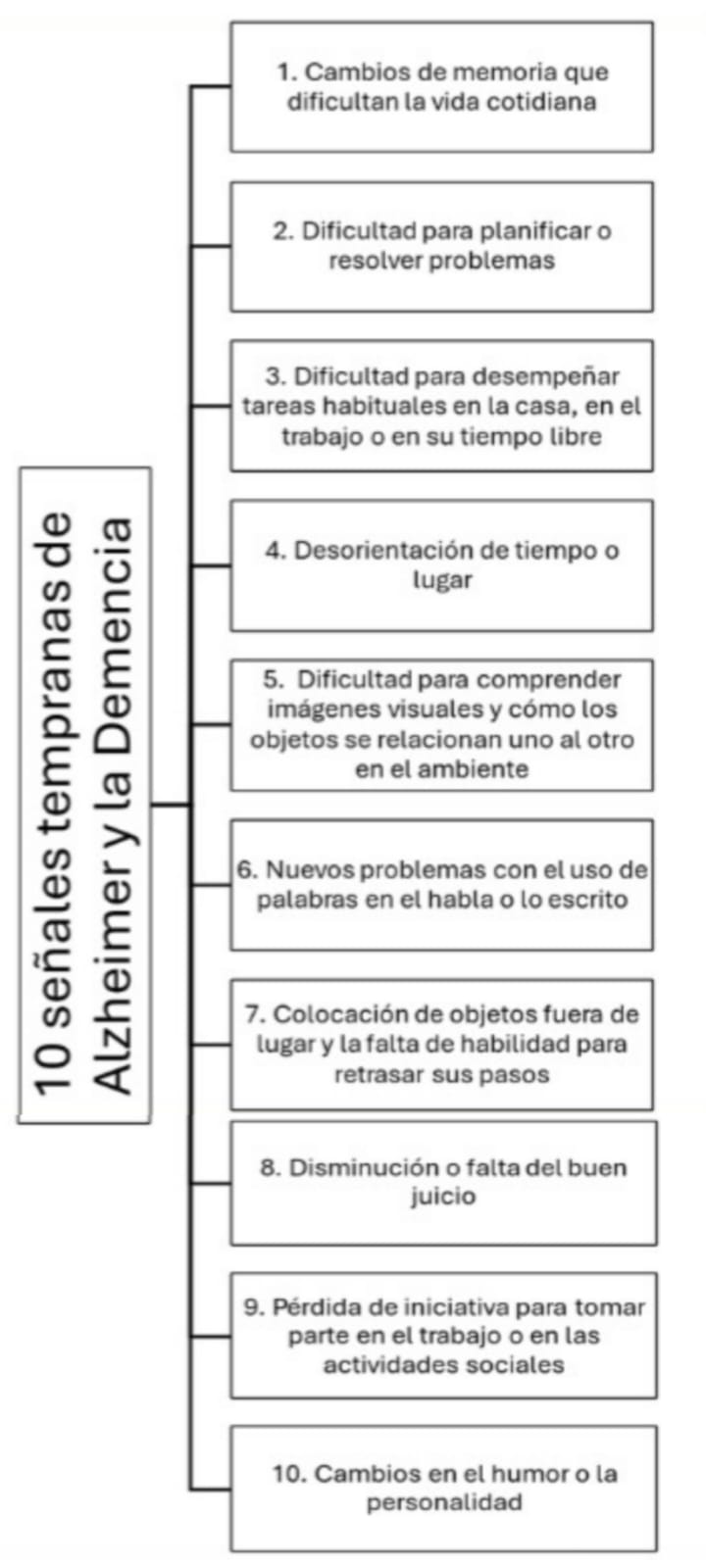
10 signos y síntomas de advertencia más habituales de la demencia:
Si identifica algunos signos y síntomas de demencia, es importante hablar con su médico.
Pérdida de memoria
Dificultad para realizar tareas que le son familiares
Problemas con el lenguaje
Desorientación temporal y espacial
Falta o deterioro del sentido de la realidad
Dificultad para seguir el hilo
Colocar objetos en sitios inusuales
Cambios de humor y comportamiento
Dificultades para comprender la información visual y espacial
Retraimiento con respecto al trabajo o las actividades sociales

En los últimos años, se han logrado avances importantes en el desarrollo de mejores tratamientos para las personas con la enfermedad de Alzheimery otras demencias relacionadas. Ahora, hay varios medicamentos disponibles para ayudar a tratar los síntomas y hacer que la enfermedad avance más lentamente en algunas personas. También hay varias estrategias de afrontamiento para ayudar a controlar los síntomas conductuales de la enfermedad de Alzheimer y otras demencias relacionadas.
Si bien no existe una cura para la enfermedad de Alzheimer/Demencias, gracias a las investigaciones, los avances científicos son muy prometedores.
Referencias:
https://www.paho.org/es/campanas/hora-de-actuar-por-la-demencia
https://www.nia.nih.gov/espanol/enfermedad-alzheimer/causa-enfermedad-alzheimer
https://www.nia.nih.gov/sites/default/files/2024-05/genetica-familia-alzheimer_0.pdf
https://www.alzheimers.gov/es/como-vivir-demencia/puedo-prevenir-demencia
https://www.nia.nih.gov/sites/default/files/2022-11/reducir-riesgo-demencia.pdf
La inteligencia artificial (IA) aunque parezca futurista, ya se encuentra integrada en muchas de las actividades diarias que realizamos, sin que nos demos cuenta de ello, algunos ejemplos son: los asistentes de voz como Alexa o Siri, los teléfonos inteligentes, los contenidos en redes sociales, las búsquedas en Google, los mapas e indicaciones, las compras en internet, la automatización de las casas, etc. Pero ¿qué
es la inteligencia artificial? Es una función con la cual las máquinas aprenden a realizar tareas, en lugar de simplemente hacer cálculos que son ingresados por usuarios humanos. “La inteligencia artificial básicamente intenta enseñar a las computadoras a ’pensar’ de la misma manera que el cerebro humano”, dice la doctora Despina Kontos, investigadora sobre inteligencia artificial de la Universidad de Columbia.
Existen varios tipos de inteligencia artificial: el Aprendizaje Automático, que es un enfoque de la IA en el que se desarrolla un algoritmo de computadora (una serie de reglas y procedimientos) para analizar y hacer predicciones a partir de datos que se introducen en el sistema, como en el uso de mapas y predicción de tráfico (Waze o Maps); las Redes Neuronales, que es un enfoque de aprendizaje automático modelado a partir del cerebro en el que los algoritmos procesan señales a través de nodos interconectados llamados neuronas artificiales, que se han utilizado con éxito para reconocer y predecir patrones de señales neuronales involucradas en la función cerebral; y el Aprendizaje Profundo, que es una forma de aprendizaje automático que utiliza muchas capas de computación para formar lo que se describe como una red neuronal profunda, capaz de aprender de grandes cantidades de datos complejos y no estructurados, y son las responsables de los asistentes virtuales controlados por voz, así como de los vehículos autónomos que aprenden a reconocer las señales de tráfico.
Esta tecnología se ha extendido al campo de la salud, y los investigadores están explorando formas de aprovechar el poder de la inteligencia artificial para mejorar su cuidado, las cuales incluyen ayudar con el diagnóstico y el tratamiento de problemas médicos. Las áreas en las que se aplica la IA son la Radiología, que aprovecha su capacidad para interpretar los resultados de las imágenes y puede
ayudar a detectar un cambio minúsculo que un clínico podría omitir por accidente, detectar las primeras señales de algunas enfermedades puede marcar la diferencia entre la vida y la muerte.
Otras áreas de aplicación de la IA son la Telesalud, ya que los dispositivos portátiles permiten el monitoreo constante de un paciente y la detección de cambios fisiológicos que pueden proporcionar señales de alerta temprana de un evento como un ataque de asma; y los Cuidados clínicos, fortaleciendo los sistemas de apoyo a la decisión clínica, los cuales utilizan observaciones de la salud y conocimiento de casos para ayudar con las decisiones de un tratamiento.
Los Institutos Nacionales de Salud (NIH, por sus siglas en inglés), que forman parte del Departamento de Salud y Servicios Humanos de los Estados Unidos, son la principal fuente de financiamiento para la investigación médica en el mundo, incluidos los estudios para probar la inteligencia artificial en muchas áreas de la medicina, entre ellas, el diagnóstico temprano de la enfermedad de Alzheimer (EA), que representa entre el 60% y 70% de los casos de demencia y que se proyecta que para 2030 alrededor de 7 millones de personas en América Latina y el Caribe vivan con esta enfermedad.
Existen diversos proyectos de investigación, uno de ellos puede analizar escaneos oculares y detectar signos de Alzheimer antes de que aparezcan los síntomas; otro estudio está utilizando el aprendizaje automático para desarrollar escaneos de retina y análisis de sangre con el objetivo de identificar a personas en riesgo de desarrollar Alzheimer y otras formas de demencia; también existen estudios que analizan la información proporcionada por la técnica de neuroimagen que permite identificar áreas del cerebro durante su actividad, y detectar cambios en el tejido cerebral durante las primeras etapas de la enfermedad de Alzheimer, teniendo el potencial para su detección y tratamiento tempranos; otro estudio con fines predictivos, identifica patrones que conectan el Alzheimer con otras condiciones médicas; uno mas, basándose en la disminución progresiva de las capacidades cognitivas que pueden conducir a un deterioro del habla y del lenguaje, exploran un modelo mediante el aprendizaje automático, capaz de hallar signos de esta enfermedad en las
personas mediante el análisis de los patrones del habla.
A lo largo de los años, se han estudiado las características individuales del Alzheimer, pero las causas exactas de la enfermedad aún son un desafío. Los investigadores argumentan que la inteligencia artificial podría abrir una nueva era en el diagnóstico de esta enfermedad neurológica, que sigue siendo difícil de identificar y tratar.
No obstante, la colaboración interdisciplinaria y inteligencia artificial trabajan juntas rumbo a un futuro más esperanzador . La predicción temprana del Alzheimer podría allanar el camino para intervenciones preventivas y tratamientos más efectivos.
Este enfoque no sólo tiene implicaciones clínicas, sino también sociales y económicas, ya que se podría intervenir antes de que los síntomas se manifiesten plenamente, mejorando la calidad de vida de los pacientes y reduciendo la carga para las
familias y los sistemas de atención médica.
Referencias:
https://salud.nih.gov/recursos-de-salud/nih-noticias-de-salud/la-inteligencia-artificial-y-su-salud
https://www.nibib.nih.gov/espanol/temas-cientificos/inteligencia-artificial-ia
https://www.infobae.com/salud/ciencia/2023/10/11/la-ia-y-una-nueva-era-en-el-diagnostico-del-alzheimer-puede-ser-el-ojo-una-puerta-para-su-deteccion/
https://www.informador.mx/tecnologia/Salud-La-IA-puede-prevenir-problemas-de-salud-mental-Esto-revela-estudio-20240729-0118.html
Karin Salazar Castillo
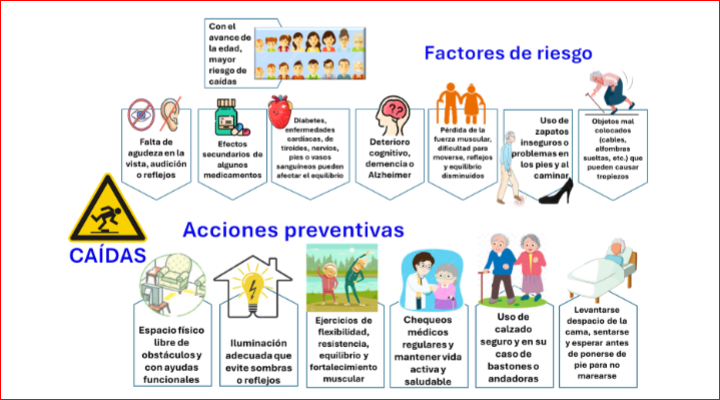
¿Qué son las caídas? De acuerdo con la Organización Mundial de la Salud, una caída se define como un evento que es la consecuencia de cualquier acontecimiento que precipita a la persona al piso contra su voluntad.
Suele ser repentina, involuntaria e insospechada y puede ser confirmada por la persona o por un testigo.
Con el avance de la edad aumenta el riesgo de las caídas, las cuales son más peligrosas para las personas adultas mayores, ya que afectan su calidad de vida, ya que pueden tener consecuencias como lesiones, fracturas, incapacidades funcionales, pérdida de la independencia, hospitalización, e incluso la muerte.
Entre las personas adultas mayores existe un temor generalizado a sufrir caídas, incluso en aquellas personas que aún no las han tenido, y quienes ya las han experimentado, temen caerse nuevamente. Superar este temor ayuda a que la persona adulta mayor pueda mantenerse activa, a cuidar de su salud física y justo a evitar futuras caídas.
Cabe resaltar que la mayoría de las caídas se producen en el domicilio o en sus alrededores, generalmente durante el desempeño de actividades cotidianas como caminar, cambiar de posición o ir al cuarto de baño.
Sin embargo, la mayoría de estas caídas puede prevenirse de forma sencilla.
Adicionalmente se sugiere consultar con su médico sobre el consumo de calcio y vitamina D que pueden ayudar a mantener los huesos fuertes y sanos, y aunque no prevendrán una caída, si ésta ocurre, podría prevenir la fractura de la cadera u otro hueso.
La actividad física diaria de al menos 20 minutos también ayuda para fortalecer los músculos.
Si se llegare a sufrir una caída, ya sea que esta suceda en la casa o en otro lugar, Una sugerencia adicional de prevención es que la persona adulta mayor lleve consigo sus anteojos y un teléfono móvil mientras traslada por la casa, este simple acto podría hacer más fácil llamar a alguien si necesita ayuda.
Otra opción es agendar una vez al día una llamada con un familiar o amigo para monitorear su estado; o bien estar conectada a un sistema de respuesta de emergencia que le permite presionar un botón especial para pedir ayuda, incluso este sistema ya está integrado en algunos teléfonos o relojes inteligentes Tener huesos sanos no prevendrá una caída, pero si se cae, podría prevenir la fractura de una cadera u otro hueso, lo que puede conducir a una estadía en el hospital o asilo de ancianos, discapacidad o incluso la muerte.
Consumir suficiente calcio y vitamina D puede ayudar a mantener los huesos fuertes.
La actividad física también ayuda. Trate de hacer por lo menos 150 minutos por semana de actividad física.
Referencias:
https://www.nia.nih.gov/espanol/caida/prevenga-caidas-fracturas
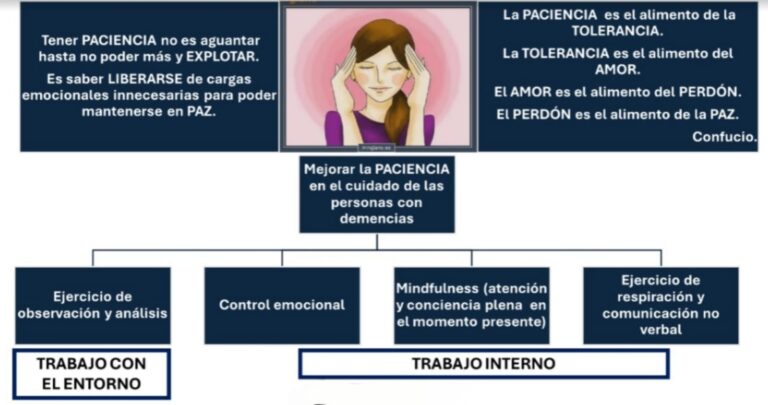
Por: Karin Salazar Castillo
En la entrega anterior comentamos el gran agobio que causa a la familia un diagnóstico de demencia, y dijimos también que es necesario armarse de paciencia e investigar, porque la información genera conocimiento, da tranquilidad y permite a las personas cuidadoras planear el cuidado para conseguir mantener la motivación y la actividad de la persona que se cuida, lo cual es fundamental para su calidad de vida y la de las personas cuidadoras.
Mantener la motivación de la persona que se cuida está condicionado no sólo por llevar a cabo actividades interesantes, sino por el entorno en el que vive la persona, el ambiente de las relaciones en casa, si son positivas, tensas o conflictivas, ello influirá en su vida diaria. Pero la falta de paciencia ante determinadas situaciones es lo que más puede conflictuar el ánimo de la persona cuidadora y de la familia en general.
La paciencia es una virtud, y se considera que es algo que se tiene que trabajar de manera interna como un desarrollo personal para el control emocional, lo cual está bien, pero también es una habilidad que se puede gestionar siendo conscientes que el entorno que nos rodea nos afecta, y que hay cosas que no pueden cambiarse, como la demencia misma, pero otras situaciones si pueden disminuirse y hacernos tener calma.
Algo que es muy común y que es de las situaciones que más hacen a las personas cuidadoras perder la paciencia, son las preguntas repetitivas, que implican contestar una y otra vez lo mismo, genera desgaste en la persona cuidadora, sin embargo, la persona que se cuida necesita saber las respuestas a lo que pregunta. Esto puede prevenirse a través de mejorar el propio entorno, si por ejemplo la pregunta es ¿qué día es hoy? Puede buscarse la ayuda de un calendario grande y legible y si es posible que la persona lo coloque en un lugar que le agrade y sea visible para ella, de manera que cuando vuelva a preguntar la persona cuidadora pueda ayudarle a encontrar la respuesta por sí misma a través de la ayuda visual del calendario.
Este ejercicio del calendario en el caso personal con mi mamá fue muy efectivo, por las mañanas señalaba el día, mes y año y describíamos cómo estaba el día y qué tipo de ropa se iba a poner, cuando tenía duda, acudíamos al calendario. Antes de conocer esta estrategia, mi técnica era fomentar que encontrara la respuesta por sí sola, es decir, a la pregunta de ¿qué día es hoy? Yo respondía, por ejemplo, ayer fue lunes, y ella sola decía, entonces hoy es martes.
Cómo esta situación, hay muchas otras específicas para cada persona en particular, por lo que el siguiente ejercicio es muy recomendable, y aunque requiere invertir tiempo, es una inversión que hará que la calidad de vida tanto de la persona cuidadora como de la persona que se cuida sea mucho mejor:
1. Elaborar un listado de todas aquellas situaciones que nos hacen perder la calma, para que podamos ser conscientes de ellas;
2. Organizarlas de acuerdo con la importancia que tuvieron en las relaciones con la persona que se cuida;
3. Estudiar las circunstancias en que se dieron, porque todo comportamiento tiene atrás una razón de ser;
4. Una vez identificadas las causas, ser empático buscando posibles soluciones para prevenirlas, ya sea a través de ayudas visuales, o de otras herramientas.
Otra técnica para gestionar la paciencia que permite controlar las emociones ante situaciones difíciles que se presentan con la persona que se cuida, antes de que se convierta en algo estresante, que es percibido por ella, debido a que suelen ser muy sensibles a los estados de ánimo y a la comunicación no verbal, es:
1. Respirar profundo y seguir respirando antes de actuar ante una situación difícil y durante el desarrollo de esta;
2. Mantener una buena postura y expresión facial es de mucha ayuda, tratar de presentar una sonrisa en la cara, aunque sea forzada, ya que este semblante ayuda a calmar a la persona que se cuida;
3. Recordar que, ante cualquier situación difícil, las personas con enfermedades degenerativas, demencias o Alzheimer, no lo hacen para molestar, sino que son una consecuencia de la enfermedad, por lo que se debe evitar discutir para aliviar la tensión del momento;
4. Volver a respirar y pensar que la solución está bajo el control de la persona cuidadora para llevar la situación al mejor término posible.
Estos ejercicios parecen fáciles, pero requieren de práctica para llevarlo a cabo, hacerlo dará calma y tranquilidad y mejorará la relación con la persona que se cuida.
Referencia:
https://refrescamelamemoria.com/blogs/noticias/3-practicas-para-mejorar-la-paciencia-en-el-cuidado-de-personas-con demencia
Colaboración: KARIN SALAZAR CASTILLO
TODAS LAS PERSONAS A LO LARGO DE SU VIDA EXPERIMENTAN UN DESARROLLO FISIOLÓGICO Y MENTAL QUE ESTÁ DETERMINADO POR SU INTERACCIÓN CON EL ENTORNO SOCIOCULTURAL EN EL QUE VIVE, Y DEBIDO A ESA INTERACCIÓN ES QUE VA CONFORMANDO LO QUE HACE, SIENTE Y PIENSA, POR LO QUE LOS PERIODOS O ETAPAS DE VIDA EN QUE SE CATEGORIZAN LAS EDADES SON MUY VARIADOS Y CAMBIANTES DE ACUERDO CON EL ESPACIO, TIEMPO Y ESTRUCTURA SOCIAL.
EN MÉXICO, LA LEY DE LOS DERECHOS DE LAS PERSONAS ADULTAS MAYORES EN SU ARTÍCULO TERCERO FRACCIÓN I, ESTABLECE QUE SE ENTENDERÁ POR: PERSONAS ADULTAS MAYORES. AQUELLAS QUE CUENTEN CON SESENTA AÑOS O MÁS DE EDAD Y QUE SE ENCUENTREN DOMICILIADAS O EN TRÁNSITO EN EL TERRITORIO NACIONAL.
POR TANTO, SE CONSIDERA COMO ELEMENTO DE CLASIFICACIÓN, A LA EDAD CRONOLÓGICA O DE CALENDARIO, CUYA NATURALEZA ES ESENCIALMENTE BIOLÓGICA.
DEBIDO A LA DIVERSIDAD DE VEJECES, EL INCREMENTO DE LA ESPERANZA DE VIDA, LA REDUCCIÓN DE LA FECUNDIDAD, LOS AVANCES DE LAS CIENCIAS MÉDICAS, ENTRE OTROS FACTORES, LAS PERSONAS AHORA TIENEN LA POSIBILIDAD, COMO NUNCA HABÍA OCURRIDO, DE PASAR VIVIENDO MÁS AÑOS EN UNA ETAPA DE SU VIDA, LOS SESENTA Y MÁS, CÓMO LO MUESTRAN LOS ÍNDICES DE ENVEJECIMIENTO PUBLICADOS POR EL INEGI, QUE ENTRE 1990 Y 2020, PASÓ DE 16 A 48 PERSONAS ADULTAS MAYORES (60 Y MÁS AÑOS) POR CADA CIEN NIÑOS Y JÓVENES (0 A 14 AÑOS).
ALGUNAS PERSONAS ADULTAS MAYORES SON DEPENDIENTES O DISFUNCIONALES, DEBIDO A QUE PRESENTAN UNA LIMITACIÓN PARA EFECTUAR LAS TAREAS MÍNIMAS NECESARIAS PARA VALERSE POR SÍ MISMOS, POR LO QUE NECESITAN AYUDA PARA LLEVAR A CABO SUS ACTIVIDADES COTIDIANAS, ESTO HACE NECESARIO GARANTIZAR LA CALIDAD DE VIDA DE LAS PERSONAS DEPENDIENTES. POR ELLO, EL PAPEL DE LAS PERSONAS CUIDADORAS, ADQUIERE UNA GRAN RELEVANCIA.
“UNA PERSONA CUIDADORA ES QUIEN ASUME LA RESPONSABILIDAD TOTAL DEL PACIENTE AYUDÁNDOLE A REALIZAR TODAS LAS ACTIVIDADES QUE NO PUEDE LLEVAR A CABO.
GENERALMENTE ES UN MIEMBRO DEL CÍRCULO SOCIAL INMEDIATO (FAMILIAR, AMIGO/A O INCLUSO VECINO/A), QUE NO RECIBE AYUDA ECONÓMICA NI CAPACITACIÓN PREVIA PARA LA ATENCIÓN DEL PACIENTE” 1 .
“LAS INVESTIGACIONES REALIZADAS MUESTRAN QUE LA FAMILIA HA SIDO Y SIGUE SIENDO LA PROVEEDORA PRINCIPAL DE CUIDADOS” 2 , POR LO QUE ES LA RED DE APOYO MÁS IMPORTANTE PARA LAS PERSONAS ADULTAS MAYORES, TENIENDO UN CARÁCTER
1 Instituto Nacional de las Personas Adultas Mayores. Blog. “Cuidadores y cuidadoras de personas mayores”
(Fecha de publicación 16 de enero de 2020).
https://www.gob.mx/inapam/articulos/cuidadores-y-cuidadoras-de-personas-mayores 2 Daros, William R. “Ancianidad: el entorno social y sus limitaciones”.
http://www.williamdaros.wordpress.com/
INFORMAL, YA QUE NO DISPONEN DE CAPACITACIÓN EN CUIDADOS, NO TIENEN UN HORARIO DEFINIDO, NI RECIBEN REMUNERACIÓN POR SU TRABAJO; NO OBSTANTE, TAMBIÉN PUEDEN CONTAR CON EL APOYO DE VOLUNTARIOS Y/O PROFESIONALES Y TÉCNICOS ESPECIALIZADOS (CUIDADORES/AS FORMALES).
LA FUNCIÓN DE LAS PERSONAS CUIDADORAS, ES AYUDAR A LAS PERSONAS ADULTAS MAYORES, A REDESCUBRIR SUS CAPACIDADES Y HABILIDADES, ENRIQUECER SU AUTOESTIMA Y HACERLOS PARTE ACTIVA DE UN GRUPO, PRINCIPALMENTE
DE SU FAMILIA.
PERO ¿A QUÉ RETOS SE ENFRENTAN LAS PERSONAS CUIDADORAS? PRINCIPALMENTE, A FOMENTAR LA AUTONOMÍA DE LA PERSONA QUE CUIDA, IDENTIFICANDO TAREAS QUE PUEDA REALIZAR Y POSIBILITARLE EL QUE PUEDA REALIZARLAS; FOMENTAR SU AUTOESTIMA, PROCURANDO QUE SE SIENTAN ÚTILES Y PARTÍCIPES DE LAS DECISIONES FAMILIARES; MANTENER RUTINAS SIEMPRE QUE SE PUEDA, ASÍ COMO SU ESPACIO ORDENADO Y DESPEJADO PARA CUIDAR DE LA SEGURIDAD DE LA PERSONA DEPENDIENTE Y RESPETAR SU INTIMIDAD.
A SU VEZ, PARA CONVERTIRSE EN UNA BUENA PERSONA CUIDADORA, ANTE TODO, DEBERÁ CUIDAR DE SU PROPIA SALUD TANTO A NIVEL FÍSICO, COMO EMOCIONAL Y SOCIAL; APRENDER A PEDIR AYUDA, DELEGAR Y CREAR UNA RED DE APOYO, ELABORAR UN PLAN DE CUIDADOS PARA ORGANIZAR EL TIEMPO, LAS TAREAS, TOMAR DECISIONES, PRIORIZANDO LO QUE ES URGENTE, NECESARIO Y LO QUE PUEDE ESPERAR Y TENER LA INFORMACIÓN DE LOS RECURSOS DE QUE SE DISPONEN PARA ALIVIAR EL ESFUERZO.
POR LO QUE EVITAR AISLAMIENTO Y SOLEDAD REALIZANDO ACTIVIDADES QUE LE SEAN GRATIFICANTES; MANTENER UN TIEMPO DE OCIO Y EXPRESAR LAS EMOCIONES, ACEPTÁNDOLAS Y SOLICITAR AYUDA PROFESIONAL SI ES NECESARIO, REPRESENTAN ESTRATEGIAS PARA EVITAR ANSIEDAD, ESTRÉS E INCLUSO LA DEPRESIÓN.
LIGA DE LA IMAGEN: HTTPS://BLOGS.IADB.ORG/IGUALDAD/WP- CONTENT/UPLOADS/SITES/33/2019/11/IMAGEN-01.PNG
Hablemos del cuidado de las personas adultas mayores (IV)
Karin Salazar Castillo
Las personas envejecen de manera diferente, de acuerdo con su herencia, configuración física, personalidad, historia personal y su entorno, este proceso implica una serie de cambios graduales biológicos, psicológicos y sociales asociados a la edad, que son intrínsecos e inevitables, y que ocurren como consecuencia del paso del tiempo, derivados del desgaste de los órganos y sistemas. Pero no siempre el envejecimiento es normal, ya que puede darse un envejecimiento patológico, que se refiere a los cambios que se producen como consecuencia de enfermedades físicas o mentales, adicciones, malos hábitos, etc., que en algunos casos pueden prevenirse o son reversibles, y que pueden requerir de un proceso de adaptación, debido a que pueden dificultar o impedir a las personas, llevar a cabo sus actividades diarias.
Cuando a la familia le informan de un diagnóstico de demencia, el mundo se viene encima, surgen una gran cantidad de preguntas y no son pocas las familias que están padeciendo estas circunstancias, que sienten miedo, estrés y un gran agobio.
Puedo decir que lo primero es armarte de paciencia e investigar. La información genera conocimiento, da tranquilidad y permite a las
personas cuidadoras planear el cuidado.
Generalmente las familias no toman en cuenta los olvidos, cambios de humor y problemas al nombrar las cosas, entre otros, por considerar que son cosas de la edad, y que por lo mismo no se puede hacer nada pues no hay una cura, y se va al médico hasta que ya hay en estado avanzado de deterioro. Hay estudios que indican que los cambios a nivel cerebral empiezan desde 15 años antes de ver los primeros signos de las demencias, sin embargo, existe medicación y terapias que pueden ayudar.
Pero ¿cómo saber si una persona tiene demencia? Cuando presenta uno o más cambios cognitivos y conductuales que le afectan en sus actividades de la vida diaria. Es importante señalar que estos cambios NO forman parte del envejecimiento normal o fisiológico. Entonces cuando hablamos de cambios hay que hacer la comparación entre cómo era la persona antes, qué sí podía hacer o cómo actuaba ante alguna circunstancia y que ahora ya no lo hace o no reacciona igual. Para detectar si nuestro familiar presenta algún síntoma, aquí compartimos diez señales que pueden alertarnos sobre un posible diagnóstico de demencia 1 :
1. Pérdida de memoria, es de los primeros síntomas que se notan, se da por ejemplo cuando no puede recordar hechos recientes, o repite de manera continua de un mismo relato como si fuera la primera vez.
https://refrescamelamemoria.com/ Diez signos de alerta de las demencias www.youtube.com/watch?v=PqYKmyhvT1M
2. Problemas de lenguaje, este síntoma también es de los primeros en presentarse en la fase inicial de la demencia, se refiere cuando la persona no logra encontrar las palabras correctas al hablar, cuando no puede asociar la palabra a su significado, o no encuentra el nombre correcto de las cosas, o bien, no logra identificar el objeto con su función y cuando utiliza muletillas para referirse a las cosas.
3. Desorientación temporal y espacial, la desorientación temporal se refiere a no ubicarse bien respecto al tiempo y al espacio, suele ser progresiva, al principio puede ser sutil al confundir los días, el mes, pero al avanzar puede incluso no saber la estación o el año; no saber donde está, o no reconocer su casa e incluso se puede perder en lugares conocidos.
4. Guardar mal los objetos, cuando los objetos son colocados en lugares que no corresponden, como ropa fuera del armario, fruta en los cajones de la ropa, o tener sus cosas desordenadas, etc.
5. Cambios de ánimo y conducta, cuando la persona se muestra poco participativa, deprimida o que se altere o frustre con cosas que antes no sucedía, evitar paseos o convivencias habituales.
6. Alteración en el juicio, cuando su capacidad de tomar decisiones se ve alterada, al no haber una explicación lógica para algunas conductas que antes no tenía.
7. Problemas en la planificación, cuando tiene problemas para planear la compra del mandado, o realizar un itinerario para hacer la compra, acudir al médico, realizar los pagos de manera oportuna, o no recordar los pasos para utilizar algún instrumento como la lavadora.
8. Cambios de personalidad, son más profundos que los cambios de ánimo, la persona desconfía o sospecha de todos, puede volverse más retraída, o se vuelve más dependiente.
9. Pérdida de iniciativa, no empieza a realizar sus actividades diarias por sí sola, sólo que alguien la incite a participar, de lo contrario puede volverse apática.
10. Dificultades para hacer las tareas cotidianas, esta señal es una consecuencia de todas las anteriores, ya que implica actividades complejas que requieren de memoria y razonamiento y que no puede llevar a cabo.
Algo que debemos resaltar es que las personas cuidadoras y la familia en general deben tener una amplia capacidad de observación, la cual va de la mano del registro de esas observaciones, que les permita tener en cuenta estas señales para un diagnóstico temprano, ya que al atender la enfermedad en una etapa inicial cuando hay menores áreas afectadas, hay un menor impacto en el juicio y toma de decisiones de las personas y puede planificar su futuro junto con su familia, de esta forma, se ayuda a la persona a que el avance de los síntomas sea más lento y haya una mejor calidad de vida, además de que los tratamientos van a funcionar más eficientemente.
Por lo que es necesario una evaluación médica rigurosa y a profundidad, que nos arroje un diagnóstico definitivo. Entonces ¿Qué debemos hacer? primero ir al médico, y que en esa visita esté acompañada de alguien que le conoce bien, para que establezca si hay cambios significativos que deban reportarse al médico, efectuar un registro de las observaciones de cada día y asegurarse de que se realicen todas las pruebas solicitadas por el médico.
